УНИВЕРЗИТЕТСКА КЛИНИКА ЗА ГИНЕКОЛОГИЈА И АКУШЕРСТВО
-ОДДЕЛЕНИЕ ЗА ИНТЕНЗИВНА НЕГА И ТЕРАПИЈА-
Водич за родители низ одделенијата за интензивна и специјална неонатална нега и терапија
Автор:
Дипл. акушерка Тања Трајковска
Содржина
Моето дете е на интензивна нега… што да правам сега?. 4
Кое новороденче е предвреме родено (недоносено)?. 4
ОДДЕЛЕНИЕ ЗА НЕОНАТАЛНА ИНТЕНЗИВНА и ОДДЕЛЕНИЕ ЗА СПЕЦИЈАЛНА НЕГА И ТЕРАПИЈА (ОИНТ И ОСНТ) 5
Што можете да очекувате од персоналот. 6
Апаратура која помага во грижата за вашето дете. 8
Одржување на телесната температура. 9
Медицински процедури и третмани. 12
Скрининг тест за слух кај новороденче. 15
Вообичаени лекови кои се користат на одделението. 21
ОИНТ, вие и вашето семејство. 24
Справување со болката по смрт на новороденче. 27
Тања Трајковска – Водич за родители низ интензивна нега
Наместо предговор…
Почитувани читатели,
Пред нас е Водичот за родители кои имаат дете во одделението за интензивна нега и терапија на ЈЗУ УК за гинекологија и акушерство, Скопје. Според содржината на текстот, јасно е дека овој информатор ќе служи како поддршка за сите родители кои во моментите кога треба да бидат најрадосни, се соочуваат со неизвесност и со загриженост за исходот на нивното новороденче. Обезбедува многу информации за спецификите на интензивната грижа, терапијата, и детално се опишани најчесто користените термини што ги збунува родителите и создава непотребна дистанца кон вработените на кои им го довериле своето најмило, детето.
Одамна се чекаше на ваква содржина. Со овој Водич не им се појаснува само на родителите секој чекор, туку ќе им биде од помош и на сите вработени, особено за нововработените, кои во ориентацискиот период треба што побрзо да се запознаат со сите принципи на работа во ОИНТ. Истовремено, ја подобрува усогласеноста на работата на сите вработени на ова сензитивно одделение. Содржи мноштво практични совети за тоа како може родителите да се вклучат во грижата за сопственото дете, со што делумно се пополнува празнината која е создадена откако детето ќе се згрижи на ОИНТ. Воедно, дава насоки и како да се справат со тагата заради неочекуваниот стрес од предвременото раѓање или од добивање на болно новороденче со потреба од интензивна нега и терапија. Раното одделување на родителот од своето дете го нарушува воспоставувањето на очекуваната врска родител-дете, особено при долг престој. Со овој Водич на родителите им се нудат сите погодности: можност да го гледаат, држат во раце и да го допираат, за да се помогне нивното рано поврзување со детето. Им дава сила да прифатат дека нивното дете има потреба од поинтензивна нега и терапија, но и храброст да разберат дека не се сами. Со нив се сите други родители на деца во ОИНТ, и најважното, целиот персонал на ОИНТ кој се грижи за децата, со цел да им се овозможи здрав раст и развој.
Ракописот е напишан едноставно и разбирливо за родителите, и накусо ги илустрира постапките, апаратурата, проблемите со кои се соочуваат за време на престојот на детето во ОИНТ. Стилот е јасен, лесен за читање и разбирање, неоптоварен со непотребни информации и високо стручни изрази. Сето тоа овој Водич го прави корисен и важен во доближувањето на средината на ОИНТ до родителите и се очекува да ги надмине бариерите кои се создаваат од двете страни за истата желба и цел: грижа за добро здравје, уреден раст и развој на предвреме родените и болните новородени деца. Не само што ќе им помогне на родителите додека нивното дете е во ОИНТ, туку ќе може да им го читаат текстот на нивните деца кога ќе пораснат и кога ќе прашуваат како изгледаше нивниот живот додека беа во одделението за интензивна нега и терапија.
Напишан од искусна акушерка, со високо ниво на знаење, вештини и професионалност, овој ракопис изобилува како со едукативна содржина, така и со многу чувства и емпатија за родителите кои имаат потреба од поддршка.
Затоа, го препорачувам овој текст за секој што ги доживува чувствата на стрес, неизвесност и борба за силно поврзување со своето дете кое има потреба како од медицинска грижа, така и од силни емоции од своите најблиски и од целиот персонал кој се грижи за него.
Проф. д-р Елизабета Зисовска, педијатар
Моето дете е на интензивна нега… што да правам сега?
Ви честитаме за раѓањето на вашето новороденче!
Како родител чие што дете било примено на интензивна нега сигурно си го поставувате ова прашање. Тимот на Интензивната нега е тука да пружи високо квалитетна нега и несебична љубов и нега на вашето болно/предвреме родено дете.
Раѓањето на дете, без разлика дали е ваша прва рожба или веќе сте родители и предходно, е несекојдневно искуство. Исто така е и најтежок период исполнет со многу грижи и уште повеќе прашања. За родителите кои имаат предвреме родено новороденче е уште потешко.
Патот е тежок и исполнет со препреки од моментот на раѓање, па сѐ до моментот додека новороденчето е подготвено за одење дома.
Се надеваме дека со оваа брошура, за време на овој деликатен период, некои од вашите прашања ќе бидат одговорени и некои ваши стравови ќе бидат отстранети. Како и секогаш, ако имате некои прашања, не двоумете се да разговарате со професионалците кои се грижат за вашето дете.
Кое новороденче е предвреме родено (недоносено)?
Предвреме родени (недоносени) новороденчиња се сите оние новородени кои се родени пред 37 гестациска седмица од бременоста.
Раѓањето на дете е исполнето со неизвесност и стравови. При раѓањето на недоносено дете ситуацијата е уште потешка. Родителите мора да бидат подготвени за сите можности.
Предвреме роденото дете често е непотполно развиено, некои од неговите витални органи може да не функционираат на оптимално ниво, некои може и воопшто да не се подготвени да функционираат. Затоа овие новородени деца се примаат на одделението за интензивна неонатална нега и терапија и за нив се грижат специјално едуцирани здравствени работници, професионалци во својата област.
Негата за овие новородени деца е деликатна задача, но бидете сигурни дека докторите, медицинските сестри, акушерки, како и останатиот персонал на ОИНТ се комплетно едуцирани за нега на вашето дете од неговото раѓање па сѐ до моментот на неговиот испис дома.
Сосема е разбирлива вашата загриженост но не сте сами. Глобално 12,9 милиони новороденчиња, односно околу 10% од светската популација се раѓаат пред време.
Свесни сме дека како родител сакате да бидете информирани и инволвирани во севкупниот процес од негата за вашето дете. За таа цел ние ви ја овозможуваме оваа брошура.
Ова ќе ви влее доверба дека оваа болница и одделението се потполно подготвени да му овозможат оптимални животни услови на вашето дете сѐ до моментот на неговиот испис дома.
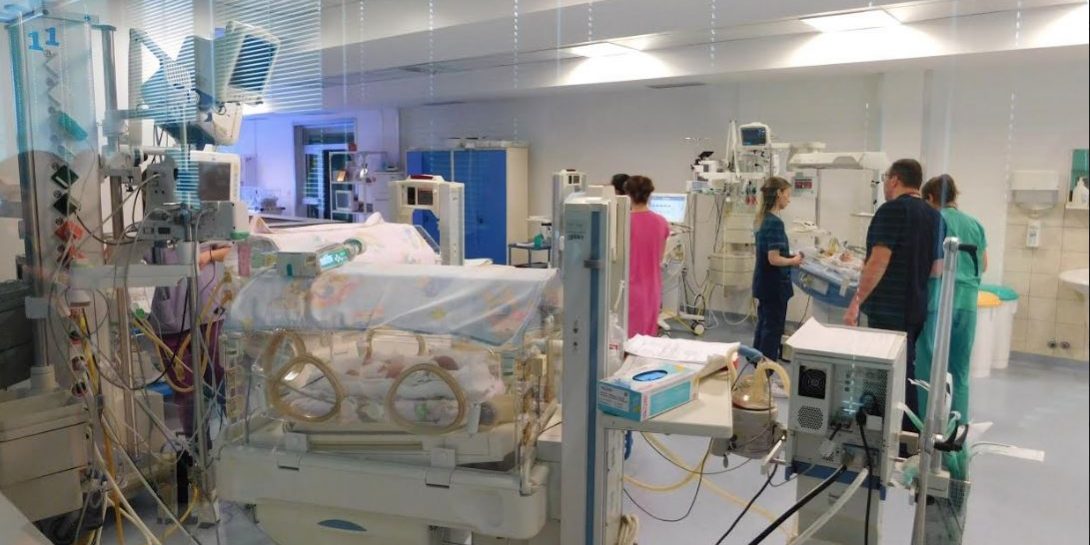
ОДДЕЛЕНИЕ ЗА НЕОНАТАЛНА ИНТЕНЗИВНА и ОДДЕЛЕНИЕ ЗА СПЕЦИЈАЛНА НЕГА И ТЕРАПИЈА (ОИНТ И ОСНТ)
Добредојдовте
ОИНТ и ОСНТ се оддели каде што вашето дете ќе престојува повеќе денови, недели, а може и нешто подолго, зависно од степенот на неговата недоносеност.
Тие се составен дел од клиниката, специјализирани за престој на новороденчиња со медицински компликации и предвремено родени деца. Овде на вашето дете ќе му бидат пружени најоптималните услови за негов раст и развој сѐ до моментот додека тоа не е подготвено да си оди дома. Вие ќе можете редовно да го посетувате.
Заради доверливост и сигурност, ве молиме за разбирање во врска со добивањето информации. Информација за вашето дете може да добиете само вие и таткото на вашето дете. Ако вие сакате некоја друга личност да добива информација за вашето дете без разлика дали е тоа медицинско лице или член на вашето семејство, од вас ќе биде побарано да дадете писмена дозвола за тоа. Заради чувствителноста на самата состојба ве молиме за разбирање бидејќи за испис на новороденото ќе побараме идентификација од вас, а тоа е алката (белегзијата) со родилен протокол и со документ за идентификација.
Самото опкружување на вашето дете на одделението може да биде збунувачко и застрашувачко, за таа цел професионалците кои се грижат за новороденото ќе ви овозможат да се запознаете со околината.
Што можете да очекувате од персоналот
- Тимот е тука да ви помогне во секое време и да се погрижи да бидете во тек со напредокот на вашето дете.
- Наша цел е да се осигураме дека сите родители се сигурни и вешти во грижата за нивните деца.
- Сакаме да ви помогнеме да се вратите дома како семејство што е можно поскоро.
За да го постигнеме ова, ни требате ВИЕ!
- Ве молиме соработувајте со тимот за нега за да можеме да ве поддржиме во грижата за вашето дете.
- Треба да бидете вклучени во грижата за вашето дете колку што е можно повеќе; посети, вклучување во контактот „кожа на кожа“ и негување на вашето дете секогаш кога е можно.
- Постои нулта толеранција за агресивно, дискриминаторско или заканувачко однесување кон персоналот. Во случај ова да се случи, ќе биде контактирано обезбедувањето.
- Ако имате какви било прашања, не двоумете се да прашате некој од тимот задолжен за грижата за вашето дете.
Мобилни телефони
Мобилните телефони се дозволени на одделот, но ве молиме да бидат на тивко додека сте со вашето дете и не одговарајте на повици покрај инкубаторот или вормерот (грејачот) на кои е сместено вашето дете. Ако го користите телефонот како камера, проверете дали блицот е исклучен.
Откако ќе го допрете вашиот мобилен телефон, рацете мора да се измијат со сапун и со вода и да се дезинфицираат пред повторно да го допрете вашето дете или неговата околина.
Хигиена на рацете
Микроорганизмите кои природно живеат на кожата на човекот и вообичаено предизвикуваат малку проблеми, може да бидат посериозни кога ќе се внесат на одделот. Затоа, секој кој влегува во ОИНТ и ОСНТ мора да си ги измие рацете. Ова важи дури и ако не планирате да го допирате вашето дете. Хигиената на рацете е меѓународно призната како единствена најважна превентивна мерка за запирање на ширењето на овие бактерии.
За правилно да се изврши хигиената на рацете, треба рацете да бидат ослободени до лактите. Тоа значи дека треба да ги извадите палтото, часовникот и прстените (ве молиме чувајте го вашиот накит безбедно.) Засукајте ги ракавите и измијте ги рацете. Покрај мијалниците има постери за целосно објаснување на техниката на миење раце. Не заборавајте да ги затворите чешмите со хартијата со која сте ги избришале рацете. Микробите сакаат влажна кожа, па затоа е важно добро да ги исушите рацете, ставајќи ја хартиената крпа во корпа без да го допирате капакот. Ве молиме не ставајте го вашиот накит додека не го напуштите одделот.
Важно е да користите алкохолен дезинфициенс пред и по ракувањето со вашето дете. Нанесете дезинфициенс на дланката на вашите раце и тријте ги заедно, покривајќи ги дланките, горната страна и прстите на секоја рака. Продолжете со триење додека рацете не се исушат.
Хигиената на рацете важи и за целиот персонал во болницата.
Чувства и реакции
Повеќето бремени жени очекуваат нивната бременост да оди до крај, да родат здраво дете и да бидат отпуштени дома со своето дете неколку дена подоцна.
Приемот на вашето дете во ОИНТ или ОСНТ ги менува тие очекувања. Покрај вашето породување, треба да се справите и со многу интензивната и чудна средина во која се наоѓа вашето дете.
Чувството на вина, вознемиреност, разочарување и страв може да бидат нормални реакции кај некои родители. Можеби се прашувате што сте згрешиле за да се случи ова. Треба да имате на ум дека приемот на интензивна нега најверојатно нема да биде поврзано со нешто што сте го направиле и дека може да разговарате со персоналот и да се уверите во тоа.
Не плашете се да поставувате прашања, да ги изразите вашите стравови или да побарате помош од нас, за тоа сме тука. Како што поминува времето и состојбата на вашето дете се подобрува, вие станувате поопуштени и попозитивни и се чувствувате подготвени да учествувате во неговата грижа.
Разговорајте со вашето дете, допирајте го и кенгурирајте го кога за тоа има можност, ќе ви помогне да го запознаете и да развиете врска меѓу вас.
Неонаталното патување е слично искуство за секого, но исто така уникатно за секој човек, па затоа е многу тешко да се опише нормалната реакција на болно или предвремено родено дете.
Некои родители се зближуваат, но дури и најцврстата врска може да биде под притисок. Многу родители можат да се чувствуваат изолирани. Сите семејства се различни. Секој човек може да има различни начини на справување и изразување на овие чувства. Разговорот еден со друг доаѓа лесно за некои парови, за други е многу потешко, но обично зборувањето е она што ги прави работите поподносливи. Солзите понекогаш се гледаат како знак дека родителите не се справуваат, а всушност тие се реакција на она што се случило.
Некои родители сметаат дека е корисно да водат дневник со само неколку реченици секој ден за тоа како напредува нивното дете или за мали настани што се случуваат. Ќе биде убаво да се погледне назад подоцна.
Здравствени професионалци
ОИНТ и ОСНТ имаат голем тим од неверојатни луѓе кои работат за да му помогнат на вашето дете во секојдневната борба.
Лекари педијатри/неонатолози/медицински сестри/акушерки
Лекари педијатри/неонатолози, медицински сестри, акушерки се здравствените професионалци кои тимски заедно ги носат одлуките за оптималната нега и терапија на вашето дете. Овој персонал не е ист како и персоналот на другите одделенија. Лицата со кои ќе се запознаете имаат соодветна дополнителна едукација и се специјализирани и добро едуцирани за работа со вашето дете како и работа со комплетната технологија која го опкружува и му помага.
Ова осигурува дека вашето дете во секој момент добива најдобра возможна нега независно дали се работи за педијатар неонатолог или за медицинска сестра, акушерка.
Сѐ додека вашето дете не порасне и созрее доволно за да ви биде предадено вам на грижа и нега, бидете сигурни дека медицинскиот персонал е вашиот партнер во деликатната нега за вашето дете и има само една цел во нивните мисли, а тоа е да му помогнат на вашето дете да порасне и да зајакне за да може да си оди дома.
Апаратура која помага во грижата за вашето дете
Одржување на телесната температура
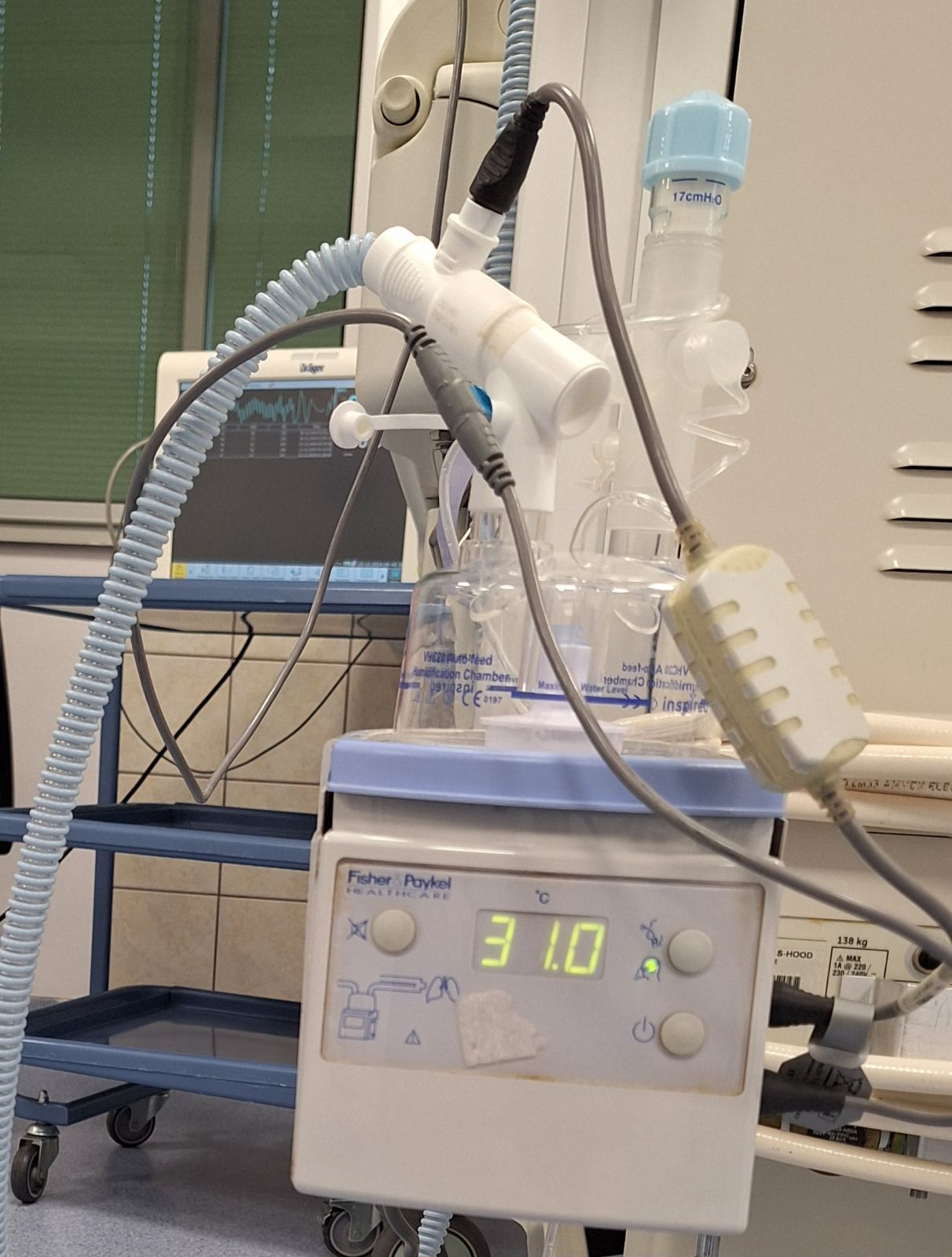
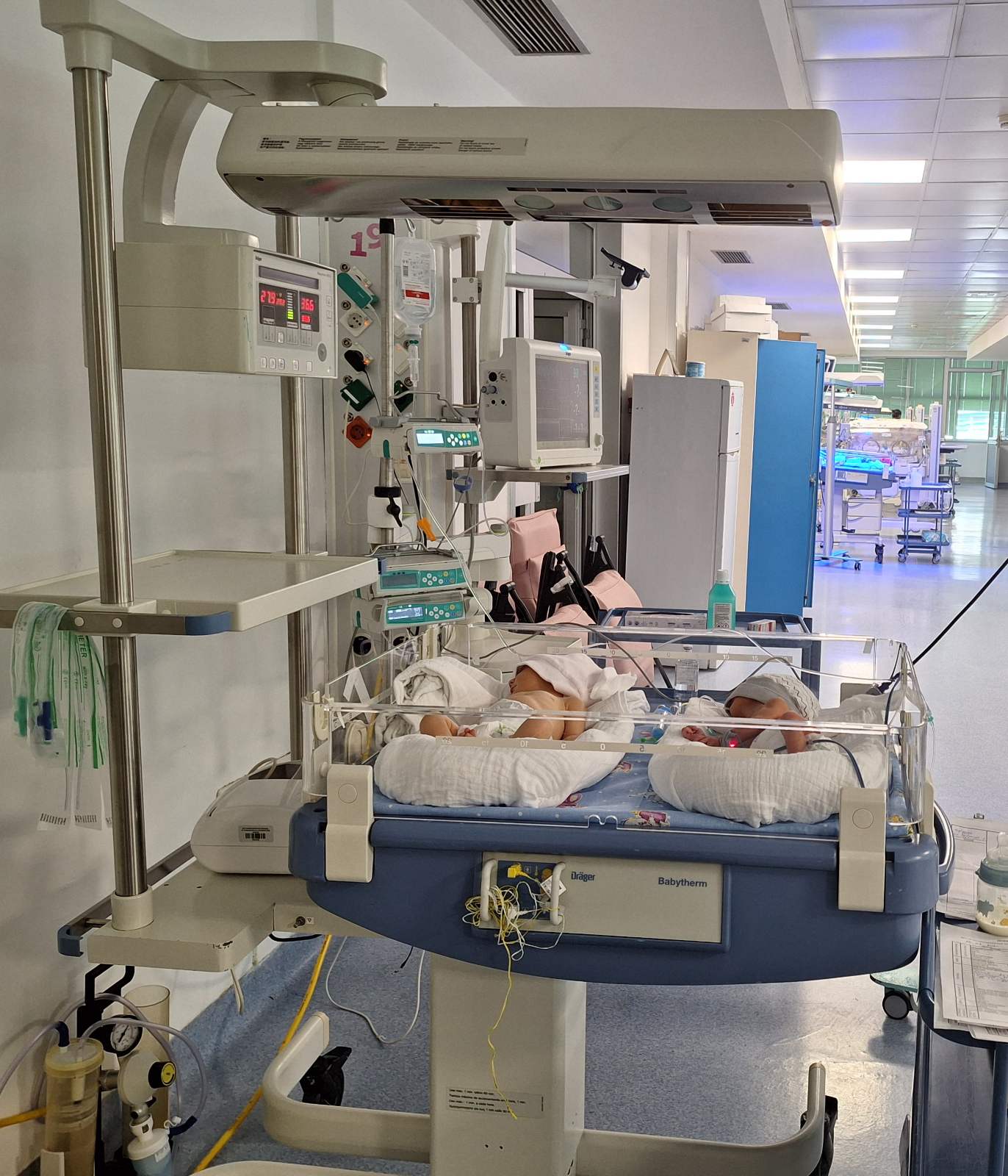
Инкубатор
Инкубаторот му овозможува на вашето дете оптимална средина за раст и развој балансирајќи ги неговите потреби за соодветна топлина, влажност, а во некои случаи и кислород. Вашето дете ќе помине многу време во инкубаторот.
Целта на инкубаторот е да создаде приближно исти услови како во матката на мајката. Истражувањата секогаш се движат во насока да ја подобрат технологијата која го опкружува новороденчето за да има најдобар можен исход.
Кога ќе се роди вашето дете предвреме, медицинскиот персонал го сместува во инкубатор. Голем дел од неговата севкупна нега ќе се одвива во самиот инкубатор со цел да се избегне изложување на температурата на надворешната средина, како и можен ризик од вирусни и бактериски инфекции. Во инкубаторот има строго контролирана поволна средина за да му овозможи оптимален раст и развој на новороденчето.
Инкубаторот на својот екран ја покажува температурата на околината, но и температурата на самото дете ако за тоа постои потреба.
Со цел одржување на оптимални услови за раст и развој температурата на инкубаторот се сетира со помош на картата за НТЗ (неутрална термална зона). Таа им е показател на здравствените работници која би била идеалната температура на која би се овозможило најдобар раст и развој на новороденчето.
Температурата се проверува секојдневно, се споредува со табелата и се контролира телесната температура на новороденчето со аксиларно мерење на температурата со помош на термометар при утринската рутинска нега.
Вормер (грејач)
Вашето дете ќе помине доста време во инкубаторот во неутрално-термална околина која е погодна за негов раст и развој. Но како што вашето дете зајакнува и органите созреваат така тоа станува поотпорно на надворешните влијанија. Затоа педијатарот неонатолог може да донесе одлука некое време вашето дете да помине на вормер (затоплено креветче) за отворена нега. Тука медицинскиот персонал ќе има неограничен пристап до малиот пациент на кој нема да му недостасува потребната топлина и околина за оптимален непречен раст и развој.
Температурата на вормерот може да биде регулирана со помош на електроди кои се нежни и не ја оштетуваат кожата на новороденчето, а овозможуваат регулирање на телесната температура според потребите на новороденчето.
Електродите се така конструирани да го следат секое движење на новороденото и да не ја нарушат неговата термостабилност.
 Респираторна нега
Респираторна нега
Опрема за помош при дишење
Катетер за аспирација: оваа мала цевка се користи за отстранување на слуз од носот, грлото или од душникот на вашето дете. Тоа помага да се одржат чисти дишните патишта на детето. Катетерот се приклучува на апарат (аспиратор) кој е соодветно подесен да ја вшмука слузта која му пречи на вашето дете во дишењето но е доволно нежен да не ја оштети слузницата на вашето дете.
 Различни уреди можат да му помогнат на вашето дете да дише подобро или да му дадат дополнителен кислород. Тие може да го вклучуваат следново:
Различни уреди можат да му помогнат на вашето дете да дише подобро или да му дадат дополнителен кислород. Тие може да го вклучуваат следново:
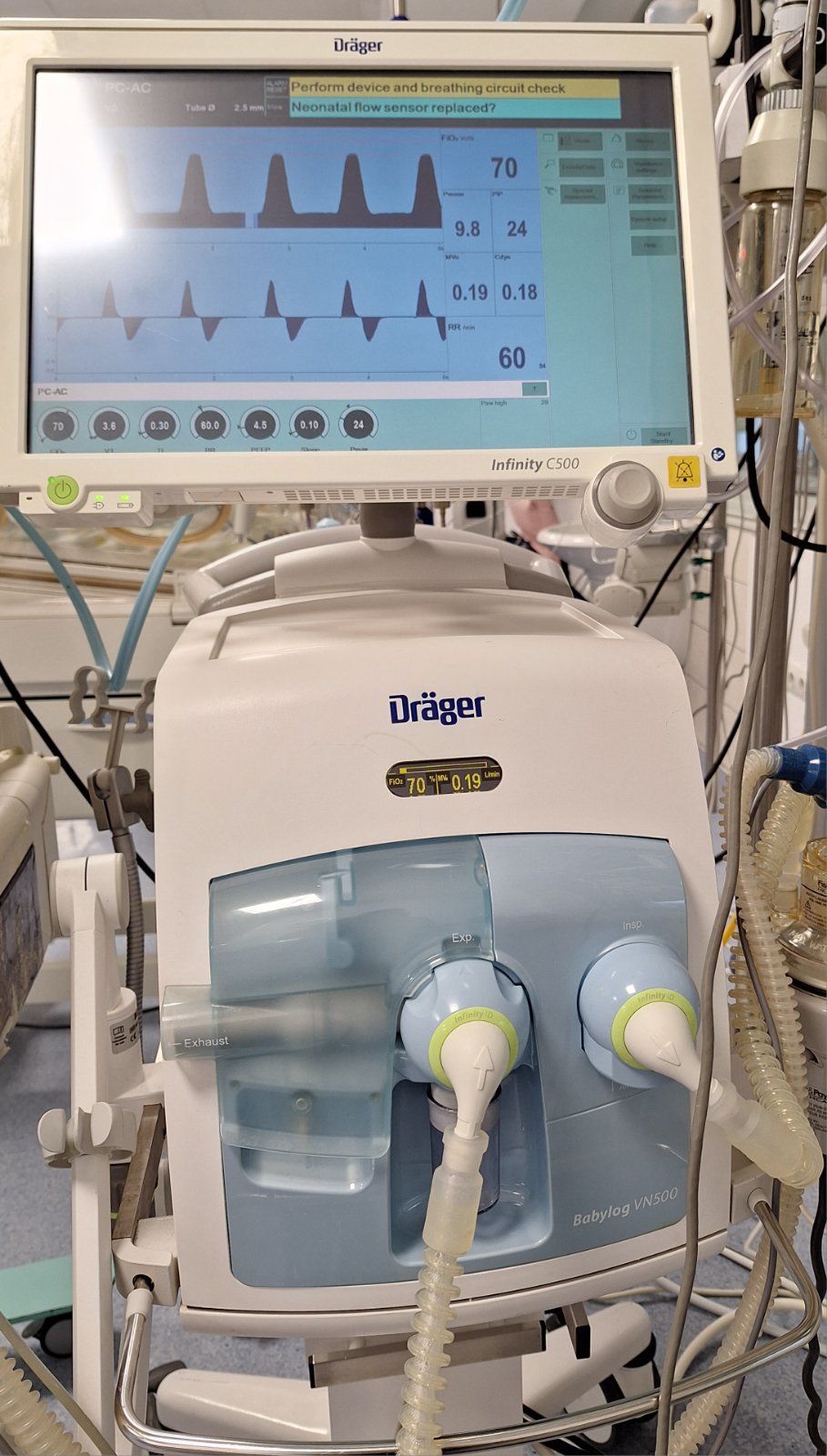
Машина за механичка вентилација (респиратор): технологијата постојано го менува начинот на нега на пациентите кон подобро. Новата технологија се усовршени респиратори кои го земаат предвид нежното тело на вашето дете и неразвиените бели дробови. Соодветното количество на даден кислород е важно за соодветен раст и развој на детето. Респираторот е уште една предност во негата на децата која предизвика зголемување на стапката на преживување на предвреме родените деца во последните години.
Мали вдишувања на кислород ќе бидат доставени до белите дробови на вашето дете со помош на респираторот. Докторот ќе го одреди количеството на кислород како и фреквенцијата на дишење кои му се потребни на вашето дете.
Овие вдишувања и издишувања се многу мали затоа што вашето дете сѐ уште расте, но се доволни да дадат поддршка на неговите бели дробови за да осигураат нивен оптимален развој.
Ендотрахеален тубус: респираторот е поврзан со цевка за дишење, или ендотрахеален тубус, која минува низ устата на детето во неговиот/нејзиниот дишен пат. Оваа цевка е залепена на лицето на детето за да го држи на место.
Во моментот кога белите дробови ќе достигнат доволна зрелост за да може детето да дише самостојно, почнува постепеното одвикнување од респираторот. Овој процес може да биде бавен, како и многу други елементи во негата на детето. Понекогаш, ако заболувањето на белите дробови на вашето дете е потешко, возможно е и повторно враќање на детето на респиратор. Често по екстубацијата (вадењето на силиконското цевче од белите дробови на детето), новороденото може да биде поставено на СРАР поддршка, што е помалку инвазивна метода која овозможува соодветен проток на кислород во неговите бели дробови.
Континуиран позитивен притисок во дишните патишта (CPAP): машината CPAP континуирано доставува загреан влажен воздух и кислород во белите дробови на детето под низок позитивен притисок. Воздухот и кислородот може да се доставуваат со назални канили (меки пластични цевчиња во носот) или со носна маска поставена над носот. Маскичката или носните канили се поврзуваат со врвци и со капа на главата на детето. Детето самостојно дише, но позитивниот притисок од машината CPAP го спречува целосното празнење на неговите бели дробови, па затоа го олеснува дишењето.
CPAP го турка воздухот во белите дробови и ги одржува дишните патишта отворени, така што земањето на следниот здив е малку полесно за детето.
Медицинската сестра/акушерка која се грижи за детето редовно ќе ја вади маската и ќе ја проверува кожата одоздола за да се увери дека не е зацрвенета или оштетена.
CPAP може да се користи од раѓање без разлика на гестациската возраст на детето. Не е невообичаено на децата да им треба вклучување и исклучување од CPAP подолг временски период додека белите дробови созреваат и се развиваат.
Bublle CPAP: Bubble CPAP е алтернативен, но ефективен пристап за обезбедување CPAP во кој притисокот безбедно се одржува со потопување на крајот на цевката за издишување во вода; длабочината на цевката ја диктира количината на генериран притисок.
High flow nasal cannula и Low flow nasal cannula (HFNC – LFNC): HFNC- LFNC испорачува одреден број литри воздух и кислород во зависност од тоа колку му треба на детето преку мала носна канила. Овој воздух се загрева и се навлажнува со помош на овлажнувач, за да биде поудобно дишењето на детето. Лекарите ќе проценат колку кислород и проток му се потребни на детето за одржување на оптимални витални параметри.
Ако на вашето дете му требаат многу поголеми количини на кислород, можеби ќе треба да се премести на друг вид на респираторна поддршка. Лекарите за ова ќе разговараат со вас.
Кислородна поддршка (маска, хауба/шатор, дифузно)
Кислородната поддршка на вашето дете по подршката од респираторот продолжува со помош на различни методи според потребите на детето.
Кислород преку маска: маската е направена од силикон и има за цел да ги покрие устата и носот на новороденчето со цел давање на оптимално количесто кислород според потребите на вашето дете, а со цел одржување на оптимална сатурација (заситеност на крвта со кислород). Ова е најчест начин на продолжување на кислородната поддршка веднаш по екстубација или ако вашето дете е родено со поголема гестациска возраст и нема потреба од респиратор.
Кислород преку хауба/шатор: хаубата/шаторот е направен од плексиглас и има за цел дистрибуција на кислород околу главата на вашето дете. Ова е најчесто следниот чекор во кислородната поддршка на вашето дете.
Кислород даден дифузно: дифузниот кислород значи администрација на кислород во целиот инкубатор. Тоа е последниот чекор на кислородна поддршка по што следи потполно исклучување на кислородот, што значи самостојно дишење на вашето дете на амбиентален воздух, а при тоа одржување на оптимална сатурација соодветна за неговата гестациска возраст.
Опрема за интравенска терапија
Новороденчињата кои се предвремено родени, имаат проблеми со дишењето или се премногу болни или под стрес за да примаат лекови и хранливи материи преку уста, па затоа ќе имаат интравенска или IV терапија. Интравенозно значи „во вена“. Терапијата со IV вклучува ставање на мала, флексибилна интравенска кананила (цевка) наречена „браунила“ во вената на вашето дете за да се доставуваат течности, хранливи материи, лекови или крв и крвни деривати.
Инфузиона пумпа и перфузор: Инфузионата пумпа спроведува лекови, хранливи материи и течности до новороденчето за време на неговиот престој на ОИНТ.
Инфузионата пумпа овозможува оптимално количество на течности кои му се потребни на новороденчето. Количеството на течност го пресметува педијатарот-неонатолог по претходно воспоставен протокол врз основа на медицината базирана на докази.
Инфузионите пумпи и перфузорите се опремени со сигурносни аларми кои овозможуваат точно и навремено администрирање на соодветно количество на потребни течности и лекови. Медицинскиот персонал е соодветно едуциран за подготвување на микродозите на лекови и течности кои му се потребни на детето.
Неонатална нега
Медицински процедури и третмани
Мерење: Децата вообичаено се мерат секој ден за да се има увид во губитокот на тежина и заради пресметка на течности и храна кои треба да се дадат.
Интравенски линии: Интравенските линии се користат за инфузии и/или за лекови. Линијата може да се стави во папочната вена, раката, ногата или во главчето. За олеснување на болката се дава декстроза. Откако ќе се постави венската линија, таа не предизвикува болка бидејќи се состои од кратко пластично цевче кое ја следи самата вена и не смета во движењата на детето.
Папочени венски катетер: Умбиликален (папочен) венски катетер (UVC) може да се стави директно во папочната врвца на детето веднаш по раѓањето. Ова е IV линија која може да се користи за лекови, крвни продукти и IV течности.
Крвни тестови: крвните тестови можат да ни кажат многу за состојбата на детето. Крвта може да се земе од вената на раката, главата или од стапалото. Петата се користи кога се потребни само неколку капки крв за основни анализи.
Електролити: ова е тест кој го мери нивото на неколку хемикалии во крвта на детето. Овој тест го користиме за прилагодување на исхраната и/или на лековите на детето.
Комплетна крвна слика: овој тест го мери бројот на црвени крвни зрнца (кои носат кислород), бели крвни зрнца (кои се борат против инфекции) и тромбоцити (кои помагаат во згрутчување на крвта). Овој тест го користиме за да утврдиме дали на детето му е потребна трансфузија на крв. Ни помага и ако мислиме дека детето има инфекција.
Крвни гасови (АБС): ова е тест на крвта за мерење на количината на кислород и јаглерод диоксид во крвта на детето. Тоа ни кажува дали треба да направиме какви било промени на респираторот, дали детето добро дише и дали има потреба од кислород или не. Овој тест ни помага да ги контролираме електролитите, шеќерот во крвта како и нивото на жолтица (билирубин).
Хемокултура: ова е специфичен крвен тест кој го земаме при сомневање за инфекција за да докажеме или исклучиме инфекција во крвта на детето.
Скрининг за цистична фиброза, фенилкетонурија и хипотиреоза: овој тест се прави на сите новородени деца на возраст од 72 до 120 часа (од 3-ти до 5-ти ден). Тестот бара некои наследни метаболички нарушувања, цистична фиброза и проблеми со функцијата на тироидната жлезда. Сите овие состојби се многу ретки, но доколку се присутни, раниот третман е многу успешен во спречувањето долгорочни проблеми. Сите тестови се прават на иста скрининг карта.
Скринингот може да се направи само кога детето го вари млекото, затоа тестот ќе се направи во тој период.
Монитори
За време на негата на вашето дете се земаат предвид многу внатрешни и надворешни параметри. Мониторите на ОИНТ ја даваат на својот екран фреквенцијата на срцевата акција (отчукувањето на срцето на детето во минута), како и сатурацијата на вашето дете. Често по проценка на педијатарот- неонатолог зависно од состојбата на новороденото на мониторот, може да се мониторира и фреквенцијата на дишењето како и крвниот притисок на детето. Сите функции на мониторот се поставуваат на соодветни вредности и секоја отстапка од нормалното дава светлосен (во црвена боја) и звучен аларм. Ова не е за да ги загрижува родителите, туку да ги информира сите за состојбата на детето.
Мониторите имаат клучна улога во постојан увид во состојбата на детето без да се нарушат неговиот мир и сон. Најважно за мониторите е да не паничите ако алармираат!
Треба да го гледате вашето дете, а не да гледате во мониторите. Тие се таму за да ни помогнат во грижата. Понекогаш алармот може да укажува на тоа дека на детето му е потребна помош, а другпат тоа може да биде затоа што му паднала манжетната.
Сите деца првично ќе бидат мониторирани, а како што растат, постепено се отстранува мониторингот додека не се исклучи целосно.
Зелен и светло син број – претставува срцев пулс. Разликата е во тоа што зелениот број се добива кога се поставуваат мали електроди на градите на вашето дете за да се следи и записот на ЕКГ и секогаш се следи заедно со фреквенцијата на дишење.
Светло синиот број не бара поставување на посебни електроди на градите на детето, туку манжетната се поставува на ножето или на рачето на детето и се користи за контрола на вредностите на кислород во крвта.
Срцевите отчукувања на децата ќе се разликуваат во зависност од гестациската возраст, лековите и дали имаат некакви медицински проблеми.
Може да ги слушнете медицинските сестри или лекарите како велат дека вашето дете имало „брадикардична епизода“. Ова е состојба кога пулсот на детето се намалува и често е поврзан со десатурација. Некои деца сами го надминуваат ова мошне брзо, а на некои можеби ќе им треба уште малку помош. Ќе ве известиме доколку тоа се случи.
Син број – нивоа на заситеност со кислород. Ова е процент, па најдобро што може да биде е 100%. Сепак, не сакаме сите деца да имаат нивоа на заситеност со кислород од 100%, како на пример децата кои се на респиратор или на кислородна терапија, за нив посакувана сатурација е меѓу 90-96%.
Може да слушнете како велиме дека вашето дете има „десатурација“, тоа значи дека нивото на кислород паѓа на ниво и затоа алармите ќе се вклучат.
Една од медицинските сестри или лекар секогаш ќе дојде кај вашето дете ако тоа се случи и ќе му помогне, тоа е прилично честа работа што се случува кај многу деца и секогаш ќе ве информираме дали е нешто за што треба да се грижите.
Жолт број – стапка на дишење. Машината толку пати детектира дека вашето дете дише секоја минута. Ќе видите дека овој број се менува и многу брзо се крева и спушта, па затоа за попрецизно да ја следиме стапката на дишење на вашето дете, ќе го гледаме како дише 1 минута.
Бел број – крвен притисок. Не само кај возрасните туку и кај децата е важен крвниот притисок особено кај многу малите предвремено родени деца. Притисокот е важен затоа што некои деца имаат проблем со циркулацијата на крвта и имаат низок притисок, па ќе имаат потреба од додавање на лекови кои ќе им овозможат подобра циркулација на крвта во нивното тело.
Рентген
За подобар увид во развојот и состојбата на внатрешните органи на вашето дете докторите ги гледаат рентген снимките. Тоа им помага да одредат најдобар начин за третирање на состојбата на вашето дете, особено ако тоа има некои проблеми со белите дробови. Денес технологијата дозволува рентген снимките да се прават во самиот инкубатор, без да се наруши внатрешната средина како и мирот на детето. Исто така овозможуваат моментен увид на лекарот во состојбата на белите дробови на вашето дете. Под лежиштето на инкубаторот има вградено подвижен дел кој има за цел тука да се постави рентген плочата за снимање.
ЕХО – ултразвучен преглед
Ехото е честа дијагностичка процедура која се користи. Таа ни дава јасна слика за тоа што се случува во телото. Ја спроведуваат специјалисти радиолози или педијатри-неонатолози со дополнителна едукација. Ехото се прави со мали сонди кои испраќаат бранови во телото на детето и го детектираат ехото на органите, при што даваат слика на органот што се прегледува. Ехото може да се направи и додека детето се одмора во инкубаторот. Не сите новородени имаат потреба од ехо преглед.
Тестирање на очите
Сите новороденчиња родени пред 35-та гестациска недела треба да имаат скрининг тест на очите. Специјалистот за неонатална ретинопатија го посетува одделот секоја недела и ги прави прегледите. Првиот преглед се одвива според претходно воспоставен протокол. По потреба се повторуваат следните прегледи. Постапката се состои во тоа што првично се шират (зголемуваат) зениците на неговите очи со употреба на капки за очи. Специјалистот офталмолог бара состојба наречена ретинопатија од прематуритет (незрелост), односно РОП.
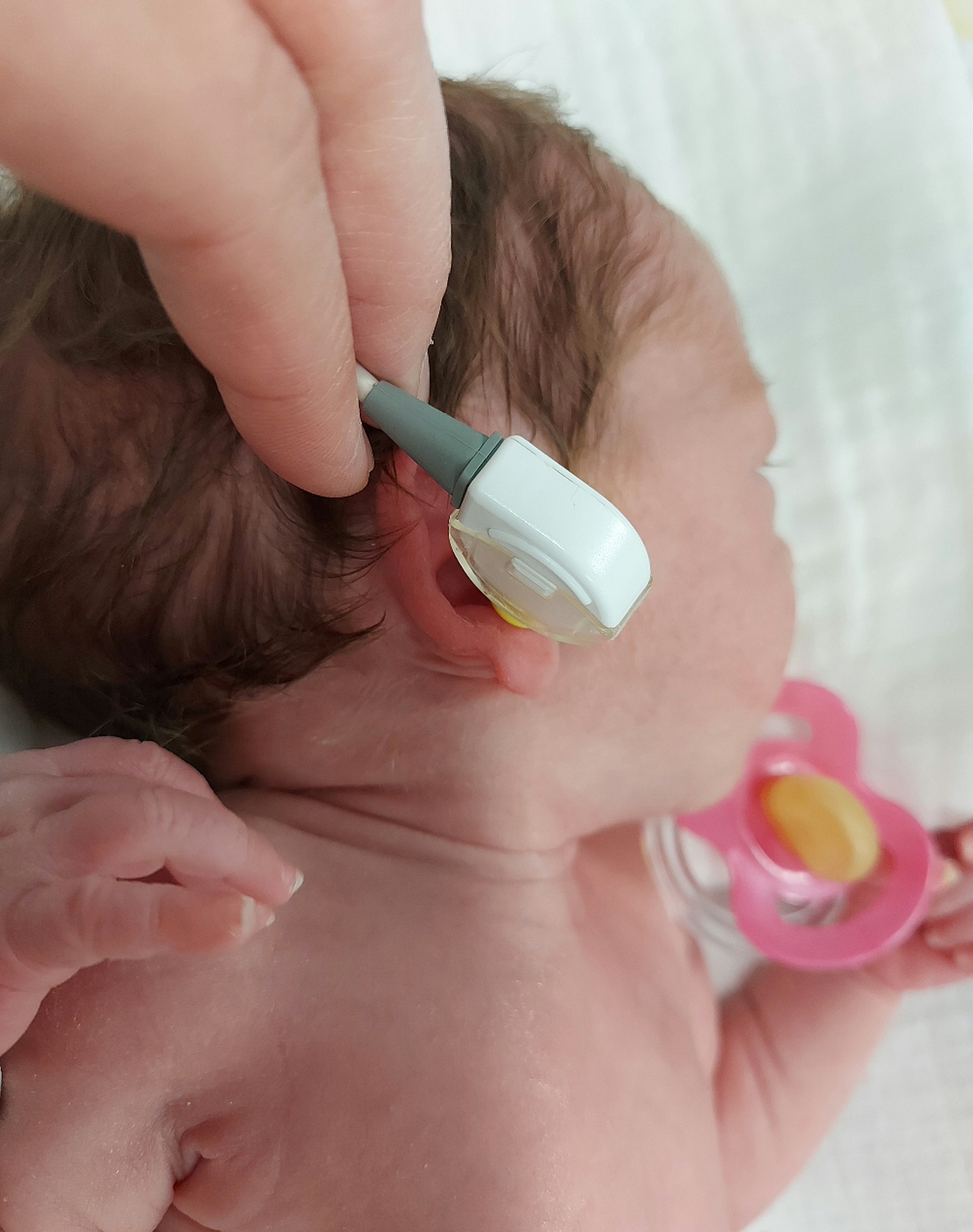
Скрининг тест за слух кај новороденче
На сите новородени деца им се прави скрининг на слухот пред испис дома или неколку дена претходно, ако детето е планирано за дома. Тестот трае само неколку минути и проверува за вродена нервна глувост. Неуспешниот тест не мора да значи дека вашето дете има сериозно губење на слухот, но може да биде потребно внимателно следење и понапреден скрининг.
Трансфузија на крв
Кога децата се болни, треба да се направат многу тестови од крвта. Понекогаш новороденчињата може да изгубат крв за времето на раѓањето. Новородените деца, а особено предвремено родените деца, можеби нема да можат да создадат доволно крв за да ги заменат овие загуби. Затоа може да се развие анемија и може да им треба трансфузија на крв. Крвта што ја примаат е внимателно усогласена со крвта на детето и исто така се проверува за инфекции. Крвта се дава преку вена во текот на неколку часа. Вообичаено е предвремено родените деца да имаат потреба од една или од повеќе трансфузии на крв за време на нивниот престој кај нас, а некои деца немаат потреба од ниту една.
Медицински состојби
Респираторни проблеми
Респираторен дистрес синдром: Синдромот на респираторен дистрес (РДС) е најчеста состојба која ги погодува предвремено родените новороденчиња. Тоа се должи на незрели бели дробови и на недоволна количина на сурфактант. Сурфактантот се произведува во белите дробови во развој од 20 гестациска недела па понатму, но најголемото производство се јавува во последните шест недели од бременоста. Затоа, предвремено родените деца имаат помалку сурфактант од терминските деца. Поголем број од мајките добиле кортикостероидни инјекции пред породувањето за да се даде помош во созревањето на белите дробови на детето. Сурфактант е супстанца која ги обложува малите воздушни кеси во белите дробови (алвеоли) и им овозможува полесно да се отвораат и да се затвораат. Ако овие кеси не се отвораат и затвораат лесно, дишењето станува многу потешко. Детето дише побрзо, може да има вовлекување на кожата и на мускулите помеѓу ребрата или веднаш под ребрата и може да се слушне звук или стенкање кога издишува.
РДС може да се влоши во текот на првите 72 часа, да се стабилизира и потоа да почне да се подобрува, бидејќи белите дробови почнуваат да произведуваат повеќе сурфактант. Кога е потребно, лекарите ќе му дадат дополнителен сурфактант преку неговото цевче за дишење или без да се внесува цевче за дишење туку нежна тенка сонда, често непосредно по раѓањето за да се олесни дишењето.
Многу деца примени на одделот за новороденчиња имаат одреден степен на отежнато дишење. Ако респираторниот дистрес е благ, зголемувањето на процентот на кислород во воздухот што го дише вашето дете може да биде доволно. Во други случаи тоа не е доволно и можеби ќе му треба дополнителна помош за да дише и да ги оксигенира белите дробови, на пример, со помош на вентилација или со континуиран позитивен притисок на дишните патишта.
Хронична белодробна болест: Хронично белодробно заболување е состојба која се јавува кај некои предвремено родени деца кои биле на механичка вентилација, CPAP и/или добивале кислород за РДС. Некои од овие деца доживуваат грчеви или затегнување на нивните дишни патишта слично на оние што се гледаат кај астма. Често е тешко да се одвикнат од CPAP-от и/или од кислородната терапија. Понекогаш можеби ќе треба да се дадат лекови наречени диуретици за да се помогне. Како што расте детето, ќе расте ново неоштетено белодробно ткиво, што ќе ја подобри неговата состојба.
Апнеа и брадикардија: Сите новороденчиња имаат тенденција да имаат неправилна шема на дишење со епизоди на многу брзо дишење проследено со пауза. Предвремено родените деца може да имаат и незрел центар за дишење и затоа „забораваат да дишат“, што се нарекува апнеа. Апнеата може да биде проследена со брадикардија, каде што отчукувањата на срцето се забавуваат. Овие епизоди можат да бидат застрашувачки за родителите, и понекогаш се вистински ризик за вашето дете. Но нема потреба од паника, затоа што мониторите и апаратурата имаат поставено аларм кој при ваква состојба веднаш се огласува, а медицинскиот персонал веднаш помага со нежно тапкање по грбот или со галење по стапалата за да го потсети да дише. Обично при појава на апнеа се дава лек наречен „кофеин“ или „аминофилин“. Децата растат и со текот на времето, обично околу 34 гестациска недела, ги надминуваат овие проблеми но на некои може да им биде потребно подолго време. За да си одат дома, децата мора да ги имаат надминато проблемите со апнеа и со брадикардија.
Транзиторна тахипнеа кај новороденчето (ТТН): Додека вашето дете беше во матката, неговите бели дробови беа исполнети со течност. За време на породувањето, голем дел од оваа течност се истиснува од белите дробови или се реапсорбира во крвотокот, така што тоа може да почне да дише. Ако остане дел од оваа белодробна течност, се појавува брзо дишење наречено транзиторна тахипнеа кај новороденче или ТТН. Доносените новородени особено родените со царски рез се повеќе изложени на ризик од ТТН. Третманот може да вклучува обезбедување дополнителен кислород или понекогаш респираторна помош за да им се помогне во дишењето. Постепено се подобрува во текот на првите неколку часа или денови од животот.
Пневмоторакс (колабирани бели дробови): Воздухот понекогаш може да истече од оштетените воздушни кеси во белите дробови, во просторот што ги опкружува белите дробови, формирајќи пневмоторакс. Дишењето станува потешко и може да има потреба од дополнителен кислород или поголема помош за да се помогне во дишењето. Исто така, може да биде неопходно да се провлече мала цевка од страна на детски хирург низ ѕидот на градниот кош за да се дозволи воздухот да излезе. За ваквата постапка на детето ќе му биде даден локален анестетик за ублажување на болката пред тоа да се направи. Некои новороденчиња, генерално поголемите деца, може да имаат „парцијален (делумен) пневмоторакс“ кој нема потреба од поставување на торакален дрен. Вообичаено, потребно е да им се дозволи на овие деца да се одморат и да им се даваат интравенски течности и високи проценти на кислород неколку часа или денови.
Синдром на меконијална аспирација (MAS): Мекониумот е нормалната прва столица кај сите деца. Таа е густа, леплива и има темно зелена боја. Обично се исфрла по породувањето, но тоа може да се случи и пред раѓањето на детето. Амнионската течност (околу плодова вода) е нормална течност која се наоѓа околу детето во матката. Синдромот на меконијална аспирација е состојба на белите дробови предизвикана од вдишување на мекониум пред раѓањето. Вдишениот мекониум ги иритира неговите дишни патишта и го отежнува дишењето. Благите случаи може да се третираат со малку кислород и да му се дозволи на детето да се одмори. Потешките случаи може да бараат детето да се интубира и да биде поставено на респиратор.
Жолтица: Жолтица е термин кој се користи за опишување на жолтеникаво обојување на кожата и белките на очите предизвикани од таложење на природен пигмент наречен билирубин. Билирубин се формира кога црвените крвни зрнца се разградуваат, а потоа се обработуваат од страна на црниот дроб. Жолтицата е честа состојба кај новороденчињата, но не сите деца ќе бараат третман. Децата кои имаат жолтица често стануваат поспани и може да биде тешко да се хранат. Билирубинот е многу чувствителен на светлина затоа се користат специјални светла за фототерапија. Овие светла работат така што сјаат одредена бранова должина на светлина на кожата на детето. Светлината го разградува билирубинот во кожата кој потоа може да се излачи преку урината и преку столицата.
Фото ламба која има светло кое е сино, се става над инкубаторот за да можат светлата да дејствуваат на неговата кожа. Додека е на таква светлина, „фототерапија“, на очите на вашето дете се ставаат заштитни очила или стерилна газа за да се заштитат неговите очи од силните светла. Во зависност од неговата состојба, светлата може да се запрат, да се отстрани заштитата за очи и тоа може да се извади од инкубатор за кратко гушкање, контакт кожа со кожа и за хранење.
 Имуноглобулини: Заштитните супстанци (имуноглобулини) нормално ја преминуваат плацентата во текот на последните недели од бременоста и децата кои се раѓаат рано можеби немале доволно време да ги примат. Затоа се даваат во тек на престојот на одделението.
Имуноглобулини: Заштитните супстанци (имуноглобулини) нормално ја преминуваат плацентата во текот на последните недели од бременоста и децата кои се раѓаат рано можеби немале доволно време да ги примат. Затоа се даваат во тек на престојот на одделението.
Сепса и инфекција: Новородените деца и особено предвремено родените деца се повеќе склони кон инфекции. Важно е раните знаци на инфекција да се откријат и брзо да се третираат. Ќе се земе примерок од крв за хемокултура (да се види дали и кој организам ја предизвикува инфекцијата). Може да се направи лумбална пункција или да се собере примерок од урина. Антибиотиците се даваат веднаш бидејќи резултатите од овие тестови може да потраат од 12 до 72 часа.
Една од целите на грижата што ја обезбедуваме за вашето дете е спречување на инфекција. Како што беше споменато претходно, хигиената на рацете е убедливо најефективната мерка за спречување на инфекција. Од витално значење е да ги миете и внимателно да ги исушите рацете при влегување и излегување и да го користите алкохолниот дезинфициенс пред и по допирање на вашето дете. Ова важи и за целиот болнички персонал. Затоа посетата е ограничена, за да се намали бројот на луѓе (и потенцијални инфекции) на кои се изложени овие ранливи деца. Ако не се чувствувате добро или другите деца дома не се добри, ве молиме разговарајте со персоналот пред да го посетите вашето дете.
Низок крвен притисок: Предвремено родените и/или болните новороденчиња може да имаат потешкотии да го одржат крвниот притисок по раѓањето. Третманите може да вклучуваат давање дополнителна течност, крв и/или лекови.
Проблеми со шеќерот во крвта: Количината на шеќер во крвта на детето може да биде превисока или премногу ниска. Општо земено, лесно се коригира со промена на концентрацијата на шеќер (декстроза) во течностите за IV на детето. Нивоата на шеќер се следат често додека не станат стабилни. Се зема мал примерок од крв од неговата петица или од прсте за да се изврши мерењето. Проблемите со шеќерот во крвта во оваа фаза не значат дека подоцна ќе има дијабетес.
Гастроинтестинални проблеми: Проблемите со гастроинтестиналниот тракт се јавуваат во желудникот или во цревата. Најчести проблеми кои ги гледаме се:
- Рефлукс: ако мускулот на влезот од желудникот на вашето дете не е целосно развиен, може да предизвика храната да се врати назад во хранопроводот, (премин што води од устата до желудникот). Оваа состојба се нарекува рефлукс и може да доведе до гушење и зачестена апнеа и брадикардија. Справувањето со благите случаи на рефлукс обично вклучува експериментирање со положбата на хранење, зголемување на времето на хранење и давање помали количини храна. Ако состојбата е тешка, третманот може да вклучува трансфер на вашето дете на Клиниката за детски болести.
- Некротизирачки ентероколитис (NEC): Некротизирачки ентероколитис (НЕК) е воспалителна состојба на цревата што влијае на некои новороденчиња и предвремено родени деца. Причината зошто некои деца развиваат НЕК не е целосно разбрана, но обично се јавува кога снабдувањето со крв во цревата на детето е намалено. Третманот вклучува прекин на хранење до 2 недели или подолго и давање антибиотици за да се овозможи дебелото црево да се опорави и заздрави. Парентералната исхрана е специјално формулирана од протеини, јаглени хидрати, масти и од витамини кои се даваат по интравенски пат додека детето повторно не почне да го толерира млекото. Иако потенцијално е многу сериозна компликација, повеќето доенчиња ќе закрепнат без никакви дополнителни проблеми. Во мал број случаи може да биде потребна операција. Докажано е дека мајчиното млеко ја намалува инциденцата на оваа состојба и поради оваа причина ве охрабруваме да размислите за одмолзување на мајчино млеко за вашето дете. Исто така, се покажало дека пробиотиците го намалуваат ризикот од НЕК и затоа на повеќето предвремено родени деца им се даваат пробиотици на дневна основа.
Ретинопатија на прематурност (ROP): Ретинопатија од прематуритет (ROP) е состојба кога некои крвни садови абнормално растат во задниот дел на окото на предвремено роденото новороденче. Повеќето деца не бараат третман, но мора редовно да се прегледуваат. Умерена или тешка ROP понекогаш бара третман. За време на третманот, офталмологот може да инјектира специјална супстанција директно во окото или да користи ласерска терапија (зраци на светлина) насочени во окото, за да ги уништи абнормалните крвни садови и да го спречи нивното растење. Пред таквиот третман педијатарот ординира лекови за ублажување на болката за време на процедурата. Долгорочниот исход зависи од тежината на болеста со тешки случаи кои бараат очила (за кратковидност). По испис според препораката на офталмологот, состојбата ќе се следи на Клиниката за очни болести – кабинет за ретинопатија и многу е важно да не ги пропуштате овие контроли.
Интравентрикуларна хеморагија (IVH): Интравентрикуларната хеморагија (ИВХ) се однесува на крвавење во природните простори (коморите) кои постојат во мозокот. Предвремено родените деца се склони кон овие крвавења бидејќи нивните крвни садови се незрели и кревки. Генерално, детето со ИВХ не покажува знаци на крвавење и крвавењето се открива со ултразвучно скенирање. Кога количината на крвавење е мала, телото постепено ја реапсорбира крвта во текот на две до три недели (исто како модринка). Поголемите крвавења може да остават оштетено ткиво зад себе. ИВХ може да се појави кај дури 60% од доенчињата помали од 1.000 g. при раѓање. Повеќето од овие хеморагии се благи (степен од 1 до 2) и обично поминуваат без дополнителни проблеми. Пообемните крвавења може да резултираат со позначајни краткорочни и долгорочни проблеми.
Отворен дуктус артериозус (PDA): Во утробата, крвта што циркулира низ срцето на детето следи поинаков тек/пат и е наречена „фетална циркулација“, што овозможува крвта да ги заобиколи белите дробови. Тоа е затоа што детето не ги користи белите дробови бидејќи снабдувањето со кислород го добива од мајката преку плацентата. По породувањето, крвта се пренасочува кон белите дробови бидејќи и самото треба да вдишува кислород. Понекогаш останува отворена мала врска, наречена Patent Ductus Arteriosus, помеѓу крвните садови кои ги снабдуваат белите дробови и крвните садови кои го снабдуваат остатокот од телото. Кога тоа ќе се случи, нивното срце мора да работи понапорно и можеби ќе треба повеќе кислород и респираторна поддршка. Докторите со помош на стетоскоп (слушалка) слушаат срцев шум. Обично се прави ЕХО (ултразвук на срцето) за да се види колку е голем каналот и дали е неопходен третман.
Конвулзии: Кога детето има абнормални движења на рацете, нозете или на очите, се кажува дека можеби имало конвулзии (грчеви). Конвулзиите може да бидат предизвикани од инфекција, повреда на мозокот, метаболни или ендокрини проблеми. Во праксата се користат лекови за да се запрат конвулзиите. Ултразвук на мозок ќе биде направен што е можно поскоро. Понекогаш може да биде потребно скенирање со магнетна резонанца (МРИ). Долгорочниот исход зависи од причината и сериозноста на конвулзиите. Детето ќе се следи додека продолжува да расте и да се развива.
Вообичаени лекови кои се користат на одделението
Речиси на сите примени деца им требаат поголем број лекови. Некои од почестите лекови што се користат се:
„Сурфактант“: „Сурфактант“ (Curosurf) се дава во белите дробови преку цевката за дишење за да се олесни дишењето.
Антибиотици: Тие се користат за лекување на инфекции. Антибиотиците и повеќето други лекови се даваат во течна форма интравенски и не предизвикуваат болка.
„Кофеин цитрат“: „Кофеинот“ се дава интравенски или преку сондата за хранење за да се стимулира дишењето.
Витамин К: Витаминот К е неопходен за производство на фактори за коагулација на крвта, кои го спречуваат крвавењето. На сите деца им се дава витамин К при раѓање. По потреба и проценка на педијатар се повторува дозата во првите 3 недели.
Диуретици: Диуретиците се лекови кои помагаат да се ослободат децата од дополнителната течност. Примери на диуретици се „ласикс“ („фуросемид“), „хлоротиазид“ и „спиронолактон“.
Аналгезија (лекови против болки): Бидејќи секој лек има ризици и придобивки, ние се трудиме колку што е можно повеќе да користиме техники за удобност за да помогнеме во смирување на болката или на анксиозноста на детето. Тие вклучуваат удобно држење, користење цуцла и зборување со нежен глас. Декстроза може да се даде за процедури кои се малку болни или вознемирувачки. Ако има медицинска процедура која може да биде повеќе од благо болна или непријатна, ќе се дадат лекови против болки. Лековите кои најчесто се користат се „морфиум“, „мидазолам“, „фентанил“ и „парацетамол“.
Исхрана (хранење/исхрана)
Предвремено родените и/или болните новороденчиња често се премногу слаби за да цицаат од градите на мајката или од шишенце, бидејќи не се способни да го координираат цицањето, голтањето и дишењето. Тие обично можат да го направат тоа околу 33-34 гестациска недела. Хранењето се започнува пред 33-34-та недела со вметнување на мала, мека пластична сонда, преку устата, во желудникот на детето. Сондичките се менуваат на секои 24 часа сè додека не можат ефикасно да цицаат.
Сите деца губат тежина по раѓањето и оваа загуба често може да биде до 10% или повеќе од нивната родилна тежина. Понекогаш децата кои не се хранат со млеко и/или предвремено родените деца може да изгубат повеќе и бавно да ја вратат нивната родилна тежина, но тоа обично се решава со текот на времето. Потоа, децата постојано добиваат на тежина во просек околу 10-30 грама дневно или 150 грама неделно.
Интерна банка на хумано млеко/лактариум
Ако сте планирале да го доите вашето дете, сè уште можете да го направите тоа дури и ако вашето дете е предвремено родено. На почетокот ќе треба да го измолзите мајчиното млеко додека тоа не може ефикасно да цица. Доколку не сте планирале да доите, ние ве охрабруваме да се обидете да го измолзите мајчиното млеко дури и ако тоа е само за кратко време.
Мајчиното млеко е најдоброто млеко за вашето дете, бидејќи ги задоволува неговите нутритивни потреби, полесно се вари, нуди заштита од инфекции и го поттикнува растот и развојот на цревата.
Во рамки на одделението за потребите на вашето дете функционира и интерната банка на хумано млеко/лактариум. Лактариумот работи врз основа на свој водич кој е одобрен од институцијата, Министерството за здравство и од санитарно епидемиолошките инспекции.
Што значи тоа?
По вашето заминување дома и закрепнувањето, ќе ви биде дадена можност да пристапите во лактариумот на одделението и да оставите свежо измолзено мајчино млеко за вашето дете. Пред да заминете од Клиниката, одговорните медицински сестри и акушерки ќе ви ја појаснат постапката за пристап и ќе ви дадат стручен совет и помош.
Мајчиното млеко кое ќе го оставите вие се користи исклучиво за потребите на вашето дете. Нормално, во исхраната на вашето дете се вклучува и адаптирана млечна формула прилагодена за недоносените деца. Сето ова се прави под строга контрола на педијатар неонатолог со цел да обезбеди најсоодветни хранливи материи за соодветен раст и развој на вашето дете.
Хранење на вашето дете
Штом вашето дете е доволно добро, ќе можете сами да го нахраните, а персоналот ќе ви ја даде комплетната помош што ви е потребна. Ги охрабруваме сите мајки да дојат, но понекогаш тоа не е возможно или можете да изберете да не доите. Ќе го почитуваме вашиот избор. Без разлика дали се гради или шише, недоносените деца треба да научат да цицаат, голтаат и да дишат и потребно е одредено време за правилно да го координираат хранењето. Ако цица без да престане да дише, извадете ја градата или цуцлата од неговата уста за да може да здивне. Ќе се храни на секои три часа. Кога учи да цица, може да има енергија да цица само краток временски период. Затоа може да му се даде остатокот од храната преку сонда. Постепено ја зголемуваме фреквенцијата и должината на неговото цицање додека станува посилно и подобро цица.
Хранење со шише
Измолзеното мајчино млеко може да се дава од шише. Млеко по формула е достапно доколку не можете да доите. Ако е предвремено родено, се дава посебна формула која има дополнителни калории и хранливи материи специјално за недоносено дете.
Доење
Најдобро време да се воспостави првото доење е кога новороденото е будно. Медицинските сестри ќе ви покажат како да го држите и поставите на града и како да ги препознавате знаците за хранење и кога добро се храни. Понекогаш може да потрае повеќе време за да се воспостави доење. Меѓутоа, ако тоа се случи, не грижете се бидејќи ќе добиете поддршка и совет за вештините потребни за да продолжите, затоа не се откажувајте. Ако е мало, најпрвин може да цица само по еднаш на ден.
Кенгурирање
Кенгурирањето е многу важен сегмент во растот и развојот на детето. Кенгурирањето е процес на иницирање на контакт „кожа на кожа“ помеѓу вас и вашето дете.
Одделот функционира на принцип на комплетна отвореност кон родителите, особено кон мајките, за да им овозможи постојан контакт со своето дете како и нивна едукација и вклученост во неговата нега.
Кенгурирањето има за цел поврзување на семејството заедно, ваш заеднички контакт со детето како и подигнување на вашата самодоверба во негата и грижата за вашето дете. Всушност ова е и еден вид на ваша подготовка за преземање на грижата околу детето кое се подготвува за одење дома.
Кенгурирањето има свои позитивни страни, и тоа главно е воспоставување на врска помеѓу родителите и детето преку допир и мирис. Овој процес може да помогне во регулирање на срцевата акција и на дишењето на детето, како и помош при зголемување на телесната тежина на детето. Исто така може да му помогне да се релаксира, да заспие и да ја регулира температурата.
За некои родители држењето на толку мало дете може да изгледа застрашувачко и невозможно. Често се поставуваат прашања дали тоа што го правите со детето е во ред? Добро обучениот медицински персонал кој ќе биде присутен со вас на сесијата ќе ве охрабри и ќе ви ја покаже постапката за кенгурирање со цел да бидете подготвени за негување на вашето дете дома.
Кога состојбата на вашето дете ќе дозволи, според проценка на педијатар неонатолог, а врз основа на добро поставени протоколи базирани на докази, можете да пристапите кон кенгурирање на своето дете.
ОИНТ, вие и вашето семејство
Која е мојата улога на ОИНТ?
Сигурно сите родители си го поставуваат ова прашање. Вашата улога е од огромно значење, пред сè, непосредно пред породувањето да го информирате педијатарот неонатолог за евентуалните проблеми кои сте ги имале во текот на бременоста. Запомнете дека секој податок што ќе го дадете е строго доверлив помеѓу вас и тимот кој ќе се грижи за вашето дете, а има само една цел – соодветна подготовка за прифаќање, пристап, нега како и соодветна терапија за вашето дете.
Грижа за вашето дете: Тимот на одделот ќе ви помогне да се прилагодите на тоа да бидете родител со недоносено дете и да започнете со развивање на сопствената улога во поддршката и грижата за вашето дете. Можеме да ве научиме на многу аспекти од грижата за вашето дете веднаш штом ќе се чувствувате удобно да се вклучите.
Сепак, важно е да се земе предвид дека на вашето дете му треба одмор колку е можно за да се дозволи раст и развој, ве молиме одржувајте контакт со тимот кој се грижи за вашето дете за да гледате кога ќе се менуваат пелените, а може и да се променат плановите за нега за да се дозволи ваше учество во грижата.
Менувањето на пелената може да изгледа страшно кога има жици и цевки, кога вашето дете е предвремено родено или е болно. Ние секогаш ќе бидеме среќни да го поминеме процесот со вас и да ве поддржуваме при менувањето на пелените. Важно е да се запамети дека „негата“ има тенденција да го вознемири детето, затоа ве охрабруваме да се спроведуваат овие постапки само кога е потребно (ова ќе зависи од состојбата на детето, но обично е на 6-8 часа), или кога детето е будно и вознемирено од валканата пелена.
Ве охрабруваме да користите влажни марамчиња соодветни за чувствителната детска кожа за чистење на пеленската регија, а кога детето доволно ќе зајакне, може да се прави одмивање со нежен, ненадразнувачки раствор, гел, маслена купка и проточна вода. Ние ќе ви помогнеме да ги совладате сите вештини за нега на вашето дете.
Нега на кожата: Предвремено родените деца имаат кревка кожа која е многу тенка. Додека кожата не созрее, таа не нуди добра заштитна бариера за вашето дете и треба внимателно да се спроведува негата за да се спречи кинење или модринки. Исхраната на вашето дете игра голема улога во здравиот развој на кожата и оптималното заздравување. За да се спречи загубата на вода, во инкубаторот ќе се постави соодветно ниво на влажност. Може да се користат нежни лосиони и креми кога состојбата на детето ќе дозволи. Лосионите и кремите не треба да содржат мириси или алкохол и се користат за навлажнување и нега.
- Капење: Вашето дете ќе се капе само кога е потребно. Капењето на детето мора да биде многу кратко за да не падне температурата на неговата кожа. Можете да се вклучите во капењето на вашето дете и ќе ве охрабриме пред заминување дома таа рутинска постапка да ја преземете комплетно самите под надзор на тимот кој го негува вашето дете.
- Употреба на фластер: Кожата кај предвремено роденото дете е многу чувствителна на фластерот и може лесно да се иритира или искине кога ќе се отстрани лентата. Фластерот помага во фиксирање на тубусите и на сондите кои се потребни за дишење или за хранење. Фластерите што се користат се избрани за да се поднесат најбезболно и најмалку да ја оштетат кревката кожа на вашето дете.
Развојна грижа
Како родители, вие сте најдобрите и најпогодните лица во грижата за вашето дете и имате најголемо влијание врз неговото здравје и благосостојба. Преку развојната грижа на одделението се обидуваме да ја направиме околината на детето што е можно попријатна и помалку стресна, но и да ја подобриме приврзаноста и врската помеѓу вас и вашето дете.
Работи што можеме да ги направиме за да помогнеме да обезбедиме развојно пријателско опкружување:
- Одржувајте тивка средина секогаш кога е можно:
- Ве молиме не зборувајте до инкубаторот или до креветчето;
- Затворете ги тивко вратите на инкубаторот;
- Вклучете ги телефоните на тивко;
- Ве молиме не пуштајте музика преку вашиот телефон на детето, ќе бидете изненадени колку гласна може да биде за него дури и ако мислите дека тоа е многу тивко;
- Ако детето е надвор од инкубатор за гушкање, тогаш зборувајте му со тивок и мирен глас, тоа ќе сака да го слуша звукот на вашиот глас.
- Контактот „кожа на кожа“ има корист и за вас и за вашето дете. Детето лежи на вашите голи гради, носи само пелена, а можеби и капа. Детето потоа се покрива со ќебе. „Кожа на кожа“ идеално се прави најмалку еден час. Педијатарот ќе ви потврди кога вашето дете ќе биде доволно стабилно за таквиот контакт, а медицинската сестра која се грижи за вашето дете ќе ви помогне во постапката.
- Кога комуницирате со вашето дете, набљудувајте ги знаците на неговото однесување. На тој начин тоа комуницира со вас. Детето ќе ги води вашите интеракции и наскоро ќе ги научите потребите на вашето дете. На крајот, вашето дете ќе може да одржува добар контакт со очите и да го слуша звукот на вашиот глас без да биде претерано стимулирано. Потребно е само време да расте и многу трпение од ваша страна, но вреди! Ве молиме слободно разговарајте со кој било од лекарите и медицинските сестри во врска со потребите на вашето дете.
Живот после ОИНТ
Откако вашето дете ќе порасне и зајакне доволно, време е за негово заминување дома. Можеби нема да се чувствувате подготвени за нега на многу мало дете но здравствениот персонал со кој ќе бидете во контакт за време на престојот на вашето дете на ОИНТ полека ќе ве подготвува за тоа.
Запомнете дека вашето дете веќе има заснован соодветен ред на исхрана и нега кој ќе ви го олесни преминот од живот во болница кон живот дома.
Медицинската сестра/акушерка која ќе го подготвува вашето дете за дома ќе одговори на сите ваши дилеми и прашања:
-како да го облекувате вашето дете;
-како да го капите и колку често да го капите;
-како да му измерите телесна температура;
-како да го храните и со кое количество на млеко да започнете од првиот ден од престојот дома;
-колку да се чести оброците;
-во која позиција да се храни детето;
-каде да се обратите ако имате проблем.
Исто така ќе ви појасни и за следните чекори што треба да ги преземете за контрола на состојбата на детето (прегледи за вид, слух, развој), и ако постои некоја дополнителна терапија со која си оди вашето дете дома.
Ако почувствувате проблем кога ќе заминете дома, во најблиската амбуланта може да ја консултирате патронажната служба и да побарате стручна помош од нив.
Справување со болката по смрт на новороденче
За жал, како и секаде во светот така и кај нас некои од децата умираат во првите недели од својот живот. Со овој дел сакаме да ви помогнеме вам, но и да си помогнеме самите на себе за да се справиме со болката од доживеаната загуба.
Кои се моите можности кога детето ќе умре?
Вашите можности се многу лични, тука не постои добро или лошо. Вие и вашиот партнер може да размислувате поинаку и да ви е потребно повеќе време. Можеби ќе имате потреба да го гушнете или поддржите детето особено затоа што можеби воопшто не сте го допреле детето после породувањето.
Тешките моменти кога детето умира или непосредно по неговата смрт се можеби единствените моменти во кои ќе бидете во можност да го допрете детето. Некои родители наоѓаат утеха во фотографирање на своето умрено дете. Тоа на некого може да му пружи утеха додека се справува со тагата и со болката.
Што може да предизвика неонатална смрт?
Повеќето деца кои што умираат се оние кои се родени повеќе месеци предвреме или имаат многу мала родилна тежина. Овие деца се раѓаат пред да бидат нивните органи и органски системи подготвени да функционираат надвор од матката.
Респираторните проблеми се најчестата причина за сериозно заболување па и за смрт кај предвреме родените деца.
Предвремено родените деца се со голем ризик за развој на компликации како:
-респираторен дистрес синдром или пневмонија
-крвавење во мозокот (интравентрикуларна хеморагија)
-инфекција која се јавила за време на бременоста, при породувањето или непосредно по него
-воспаление на цревата (некротизирачки ентероколит)
-конгенитални абнормалности и дефекти на срцето или на белите дробови
Дали ќе можам да дознаам што се случило?
Разговорот со педијатарот и со персоналот кој се грижел за детето ќе ви појасни што се случило. Но, по завршената обдукција ќе се открие вистинската причина за смртта на детето. Тој наод ќе ви даде информации за причината за смртта на детето, информации за некои здравствени или генетски проблеми кои ќе му помогнат на вашиот гинеколог во грижата за вас во текот на следната бременост.
Што треба да се направи?
Ако детето е родено живо, за неговото раѓање писмено се известува матичната служба во местото на породување. Исто така, до истата служба се испраќа и потврда за смрт на новороденчето.
Иако е многу тешко за вас во моментите на тага и болка да треба да се справите и со документација, но тоа е потребно за вашето дете да има свој идентитет (извод од матична книга на родени и извод од матична книга на починати), без разлика што е починато.
Како да се справите со болката?
Губењето на детето е едно од најтешките искуства со кои ќе треба да се соочите. Ова може да ве дочека потполно неподготвени. Наместо среќен крај на кој се надевавте, можеби ќе морате да се соочите со предвремено породување и состојба на шок и неверување.
Губењето на детето може да ве направи свесни дека не можете да имате потполна контрола врз животот. Сите сметаме дека можеме да ја контролираме својата судбина ако се потрудиме, но некогаш судбината ја презема контролата и не остава збунети.
Тагувањето е нормален процес во кој се менуваат повеќе емоции како што се неверување, лутина, обвинување на другите, депресија и прифаќање. Овие емоции немаат строга граница и време на појавување, па можно е и нивно преклопување во краток временски период. Сето тоа е нормално справување со болката и тагата.
Важно е во овој период со сето ова да се справите заедно со вашето семејство и со блиските. Не секој се справува со болката на ист начин. Ова е траума што треба да ја споделите – кажувајќи си ги чувствата еден на друг. Од болката може да ве ослободи и самото сознание дека може да сметате на партнерот што може да ве зближи и да ви ја зацврсти врската. Клучно што може да ви помогне во овој процес е да ги прифатите своите различности, да разговарате и да се поддржувате. Некогаш кога тоа е потребно можете да побарате и стручна помош поединечно или заедно како пар.
ТЕРМИНИ ВО ОИНТ
А
Aminophillin/Peyona (Coffein citrate). Ова е медикамент кој се користи за стимулација на централниот нервен систем на детето. Се препишува за редукција на епизодите на апнеа кои се појавуваат заради незрелоста на нервниот систем на детето. Ги има во интравенска Aminophillin и орална форма. Peyona (Coffein citrate).
Анемија. Состојба во која еритроцитите (црвените крвни зрнца) и хематокритот во крвта имаат пониски вредности. Според состојбата, педијатарот-неонатолог ќе одреди дали новороденчето има потреба од трансфузија на еритроцити или може да се пристапи кон орално лекување на анемијата.
Апгар оценка. Нумерички збир на состојбата на новороденчето при неговото раѓање. Оценувањето се прави во првата, петтата и најчесто, ако има потреба и во десеттата минута. Максималната вредност на параметрите има збир од 10. Предвреме родените новороденчиња најчесто имаат пониски вредности, но оваа оценка не го предвидува нивниот исход и развој.
Апнеа. Прекин во дишењето во времетраење од 20 секунди или повеќе. Ова е честа појава кај предвреме родените деца, да го стопираат дишењето на неколку секунди. Најчесто по неколку секунди спонтано продолжува дишењето без потреба од никакво интервенирање. Во некои случаи при ваквата состојба се вклучува соодветна терапија за да се одржи нормално дишење. При апнеа може да се намали и фреквенцијата на срцевата акција што е познато како брадикардија. Како детето расте и неговиот организам зајакнува и зрее, апнеите стануваат се поретки и потполно исчезнуваат. Не постои поврзаност помеѓу апнеата и синдромот на ненадејна доенечка смртност.
Аспирација. Аспирациите се составен дел од негата на детето. Имаат за цел да ги отстранат насобраните секрети во самиот тубус или во дишните патишта кои можат да го блокираат дишењето на детето. Аспрацијата се прави по потреба според потребите и состојбата на детето.
Асистирана контролирана респираторна поддршка(AC). Режим на респираторот при кој сите вдишувања и издишувања на детето се строго контролирани од самиот репиратор.
Ацидобазен статус (АБС)/Гасни анализи. Крвен тест со кој се евалуира заситеноста на крвта на детето со кислород, јаглерод диоксид и бикарбонати како и количество на гликемија, натриум, калиум, калциум во крвта. Тестот е важен затоа што помага да се евалуира респираторниот статус на новороденото.
Б
Билирубин. Жолто пребоен производ на метаболизмот, кој се создава како распаден продукт при разградување на хемоглобинот во еритроцитите.
Бронхо-пулмонална дисплазија (БПД). Хронична белодробна болест кај децата кога белите дробови не функционираат соодветно и децата имаат потешкотии во дишењето. Најчесто се дијагностицира кај предвреме родени деца со респраторни проблеми кои имаат потреба од кислород и по навршување на корегирана 36-та гестациска недела. Исто така е позната и како хронична белодробна болест и се среќава кај новородени кои се родени пред 34-та гестациска недела. Се смета дека децата се здобиваат со БПД затоа што нивните бели дробови се чуствителни на кислород, респираторот или имаат вродената инфекција.
Браунила/Интравенски катетер. Браунилата е ИВ катетер кој овозможува лесен венски пристап за давање на лекови и на течности.
Болест на хијалини мембрани. Уште еден назив за респираторен дистрес синдром (РДС).
В
Внес/изнес. Тоа е сооднос на течности внесени орално и интравенски наспроти излачевините преку урина и столица.
Г
Гастроезофагеален рефлукс (ГЕР). Содржината од желудникот се враќа во хранопроводникот заради слабост на желудечниот свинктер.
Големо за гестациска возраст (ЛГА). Дете чија родилна тежина е над нормалата за гестациската возраст.
Д
Dexamethason. Ова е котрикостероиден лек кој и се дава на трудницата кога постои показател дека има веројатност за предвремено породување. Најефикасен е ако се даде повеќе од 24 часа пред породувањето. Тој помага во зреењето на повеќе системи во телото на детето. Ако за тоа постои потреба, истиот лек педијатарот-неонатолог може да го препише на детето.
Е
Ехокардиограм. Ехо слика на срце. Ова е безболна неинвазивна метода која дава јасна слика на речиси сите делови од срцето. Некои од прематурните деца имаат потреба од ваков преглед.
Едем. Отоци кои детето ги има заради задршка на течности во ткивата. Едемот може да биде и на мозокот на детето особено по тешко породување.
Ендотрахеален тубус (ЕТТ). Силиконско цевче пласирано преку носот или преку устата на детето до неговата трахеа кое овозможува сигурен дотур на кислород и на воздух под притисок во белите дробови на детето.
Екстремно мала родилна тежина. Родилна тежина на децата под 1000 грама.
Екстубација. Отстранување на тубусот од трахеата на детето.
Електроди. Електродите се поставуваат на ножето или на рачето на детето за да овозможат неинвазивно следење на неговите витални параметри.
И
Интраутерина ретардација во растот (ИУГР). Состојба во која фетусот не расте соодветно за гестациската возраст додека е во матката. Овие деца се мали за гестациската возраст (СГА) и нивниот развој е под 10-от перцентил на картата на раст. Причини може да има повеќе: намален дотур на крв во постелката, хипертензија кај мајката (висок крвен притисок), користење на дрога за време на бременост, пушење цигари, конзумирање на алкохол, држење диета за време на бременост, прееклампсија, повеќеплодна бременост (близнаци, тројки…), абнормалност на папочната врвка, хромозомски абнормалности, мала постелка и многу други.
Интравенски (ИВ). Мал пластичен катетер кој се поставува низ кожата директно во вена на рацете, нозете, главата, преку кој се внесуваат хранливи материи, течности и лекови. Крвните садови кај децата се многу нежни и кршливи па местото на поставување на ИВ линија се менува често.
Интравентрикуларна хеморагија (IVH). Крвавење во мозочните комори. Во мозочните комори се создава цереброспиналната течност која циркулира во коморите и во рбетниот мозок. Просторот внатре во коморите се вика интравентрикуларен простор, а областа околу коморите се вика перивентрикуларен простор. Нежните крвни садови во мозокот можат лесно да прснат и да крвават. Според степенот на крвавење, интравентрукуларната хеморагија се класифицира во 1-ви, 2-ри, 3-ти и 4-ти степен на ИВХ.
Интубација. Поставување на ендотрахеален тубус од страна на педијатар-неонатолог.
Интракранијална хеморагија. Крвавење во границите на черепот. Може да биде во коморите, но може да се најде и на друго место во и надвор од мозочните структури.
К
Корегирана гестациска возраст. Ова претставува продолжување на броење на неделите по раѓањето на детето. Бременоста трае 40 гестациски седмици, на пример, ако вашето дете е родено во 32-ра гестациска седмица, следната седмица од неговиот живот ќе биде корегирана 33-та гестациска седмица.
Континуиран позитивен воздушен притисок (ЦПАП). Кислород даден под притисок низ носни продолжетоци (ретко преку тубус). Давањето на кислород под притисок има за цел да ги држи отворени алвеолите на белите дробови и да одржува чист воздушен пат до белите дробови.
Л
Лануго влакна. Нежни влакненца кои ги препокриваат рамената, грбот, челото и образите на недоносеното дете. Овие влакненца отпаѓаат со растот на детето.
М
Магнетна резонанца. Имџинг техника која користи моќни магнети и компјутери за да создаде слика на некое ткиво.
Мало за гестациска возраст (СГА). Дете чија што родилна тежина и развој се помали од тоа што се очекува за неговата гестациска возраст.
Мекониум. Темно зелена, леплива столица кој е мешавина од амнионска течност и секреција на интенстиналните жлезди. Ова е првата столица што ја исфрла детето после раѓањето. Исфрлањето на мекониум додека е во матката е знак за фетален дистрес. Ваквиот мекониум е многу неповолен за белите дробови.
Мекониум аспирациски синдром (МАС). Респираторен дистрес предизвикан од вдишување на мекониум или меконијално пребоена околу плодова вода која предизвикува многу тежок степен на респираторен дистрес.
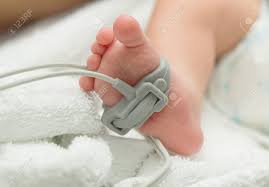
Монитор за витални параметри. Екран на кој се појавуваат сите витални параметри на новороденчето (срцева акција, сатурација, дишење, крвен притисок) кои неинвазивно се мерат со помош на електрода која зрачи црвена светлина и се поставува на ножето или на рачето на детето.
Н
Назогастрична/орогастрична сонда. Нежно флексибилно силиконско цевче кое се поставува преку носот или преку устата па сѐ до желудникот преку кое се даваат хранливи материи (мајчино млеко, формула) но и лекови.
Некротизирачки ентероколит (НЕК). Оток, чувствителност и црвенило на цревата предизвикани од инфекција или намалување на дотурот на крв во цревата. Сериозноста на НЕК е различна. Може да дојде до раскинување на цревата или може да предизвика само задебелување или неактивност на еден дел од цревото.
Неонатолог. Лекар кој покрај специјализацијата по педијатрија има соодветна едукација, супспецијализација по неонатологија, за работа и грижа за новородени деца. Тие се лицата кои во ОИНТ ја водат и ја пропишуваат терапијата и третманот на децата.
О
Омфалоцела. Родилен дефект при кој цревата (некогаш и некои стомачни органи) излегуваат преку отвор на стомакот и се препокриени со стомачна мембрана.
П
Patent Dustus Arteriosus (PDA). Ductus arteriosus е крвен сад кој ја поврзува пулмоналната артерија и аортата. Пред раѓање овој крвен сад овозможува крвта да ги заобиколи белите дробови затоа што дотурот на кислород до детето е овозможен од крвотокот на мајката преку постелката. Овој крвен сад треба да се затвори после породувањето. Ако истиот не се затвори ( што е чест случај заради недоносеност или инфекција кај новороденчето) се вика patent (отворен) duсtus arteriosus или кратенка PDA. Во некои случаи може да е потребна дополнителна терапија но и кардиохируршка интервенција. Не сите предвреме родени деца се соочуваат со овој проблем.
Перивентрикуларна леукомалација (PVL). Во нашиот мозок постојат мали празнини исполнети со течност, кои се викаат мозочни комори. Цереброспиналната течност се формира во овие комори. Перивентрикуларното ткиво се наоѓа од левата и од десната страна на страничните (латералните) комори. Ова ткиво е добро снабдено со крв од мозочните артерии. Ако перивентрикуларното ткиво заради некоја причина не добива доволно количество на крв, може да изумре. На местото на одумреното ткиво се собира течност која формира циста. Цистите сами по себе не се проблем, но тие претставуваат изумрено мозочно ткиво кое е заменето со течност. ПВЛ е кога со ултразвук или со магнетна резонанца ќе се открие перивентрикуларна циста. Ваквите деца бараат постојано следење на нивниот физички и психички развој. Во некои случаи ова може да значи и појава на хендикеп кај детето или одредени развојни проблеми.
Пневмоторакс. Кога воздух од белите дробови на детето ќе излезе во просторот помеѓу белите дробови и ѕидот на градниот кош.
Р
Развоен застој. Термин кој се користи да опише дете кое не ги постигнало моторните и менталните активности кои се очекуваат за неговата возраст. Застојот може да биде застапен во повеќе нивоа: физички, социјално, емоционално, интелектуално, говор или адаптивен развој, но и во некои вештини како што се облекување, одење во тоалет, хранење. Со постојано следење некои од компонентите може навреме да биде препознаени и со помош на вежби и терапија да бидат надминати.
Респираторен дистрес синдром/РДС. Ова се респираторни проблеми кои се должат на незрелоста на белите дробови. Респираторниот дистрес синдром поедноставено значи дека детето има проблеми со дишењето. Овие проблеми кај детето се заради недостаток на сурфактант фактор кој има задача да ги држи отворени алвеолите на белите дробови кога детето издишува. Без сурфактант при процес на издушување алвеолите колабираат и детето мора да направи екстра напор во дишењето за повторно да ги отвори алвеолите. Продукцијата на сурфактант е индивидуален процес. Затоа на секое предвреме родено дете му се пристапува индивидуално од причина што може да се случа и гранично зрелите новороденчиња од 35-37 гестациска седмица некогаш да имаат проблем со РД.
Ретинопатија од прематуритет/РОП. Лузни и абнормален раст на крвните садови во ретината на окото (слојот на клетки во позадината на окото). Ретината ја достигнува својата потполна зрелост дури околу 40-та гестациска седмица, така што децата кои се родени предвреме имаат изменет раст на крвните садови во окото. Некогаш абнормалниот раст на овие крвни садови може да доведе до нарушување на ретината, а со тоа и до нарушување на функцијата на самото око. За среќа, тешките форми на ретинопатија се ретки и се среќаваат кај екстремно недоносените деца. Со цел превенција и лекување на ретинопатија, воспоставен е национален протокол и постојана соработка со Клиниката за очни болести која редовно ја контролира состојбата на сите предвреме родени деца. Ако кај детето биде откриена ретинопатија, постојат третмани со кои може да се спречи губење на видот на детето.
Респиратор/Машина за механичка вентилација. Машина која му помага на детето да дише. Незрелоста на белите дробиви е најчестата причина поради која детето има потреба од механичка вентилација.
С
Сатурација. Количина на кислород врзана за хемоглобинот во еритроцитите. Може да биде претставена како нумеричка вредност на мониторот или гасните анализи.
Сепса. Многу сериозна и животозагрозувачка инфекција кај детето. Се детектира со клинички преглед на општата состојба на детето и се потврдува со крвни анализи, рентген снимка, хемокултура. Можно е да се излекува со помош на антибиотици. Зависно од капацитетот на имуниот систем на детето зависи и неговиот одговор на дадената терапија. Лекувањето на сепсата е долготраен и комплексен процес и покрај антибиотици може да вклучи и потреба од крвни деривати (плазма, тромбоцитана маса, албумини, декантирани/филтрирани еритроцити) но и потреба од имуноглобулини. За жал, некои деца ја губат битката поради сепсата и нивниот живот згаснува, додека поголем број успеваат да се изборат.
Синхронизирана интермитентна мандаторна вентилација (SIMV). Режим на респираторот кадешто механичкото дишење зададено од респираторот е синхронизирано со спонтаните (регуларни) вдишувања на детето. Или тоа значи дека ова е полеснен режим на респираторот кој има за задача да го потпомогне секое спонтано вдушување и издишување на детето. Ова е еден чекор понапред кон одвикнувањето на детето од респираторот.
Скрининг за слух. Тест со кој се проверува слухот на детето.
Скрининг за РОП (ретинопатија на прематуритет). Тест (преглед) со кој се проверува состојбата на крвните садови во окото и се следи нивниот раст и развој.
Срцев шум. Шум кој се слуша меѓу срцевите отчукувања. Кај предвреме родените се чести заради задоцнето затворање на феталната природна циркулација. Но ова бара дополнитела евалуација од специјалист детски кардиолог.
Сурфактант. Сурфактантот е „сапунеста“ материја во белите дробови која помага белите дробови нормално да функционираат. Без неа белите дробови ќе колабираат при издишување. Продукцијата на сурфактант е еден од последните процеси кои ја достигнуваат својата зрелост кај фетусот што може да предизвика проблеми ако детето се роди прематурно. За среќа, сурфактантот лабораториски добиен од кравите се покажа како безбеден и ефективен во третирањето на респираторниот дистрес заради недостаток на сурфактант. Користењето на ваквиот сурфактант во третирањето на рерспираторните проблеми е една од најголемите придобивки во неонатологијата. Не сите предвремено родени новороденчиња имаат потреба од сурфактант.
Т
Тахикардија. Забрзан пулс, односно повеќе отчукувања во минута отколку нормалната срцева акција. Може да биде заради лесна вознемиреност на детето, но и да биде составен дел на септичната состојба.
Тахипнеа. Дишење кое е со поголема фреквенција од нормалното. Можно е да е заради респираторен дистрес кај детето.
Транзиторна тахипнеа кај новороденчето. Забрзано дишење кое полека се нормализира. Се должи на бавно или одложено апсорбирање на феталната течност од белите дробови на детето и е почесто кај деца родени со царски рез и кај оние што не се премногу недоносени.
У
Ултразвук/Ехо. Слики од делови од телото за кои се користат звучни бранови. Звучните бранови кои се враќаат од телото компјутерски се анализираат и се претвораат во слика.
Ф
Фонтанела. Мек кружен дел на врвот на главата. При раѓање черепот на детето е составен од повеќе коски кои меѓу себе имаат празнини. Тие празнини му дозволуваат на мозокот да расте. Четири од овие коски помеѓу себе формираат отвор во форма на ромб на врвот на главата кој се вика фонтанела. На главата на детето постојат две вакви фонтанели – на врвот на главата е голема фонтанела, а на тилот малата фонтанела во форма на триаголник. Овие отвори се затвораат до 18-месечна возраст на детето.
Х
Хематокрит. Процентот на еритроцити спореден со тоталниот крвен волумен. Се контролира како составен дел на комплетната крвна слика и е добар показател ако се детектира анемија кај детето. Важен е како показател за способноста на крвта на детето да ги снабдува со кислород неговите органи и ткива.
Хранење преку сонда. Хранење на детето преку орална или назална сонда заради незрелоста на детето и неможноста самостојно да цица.
Хидроцефалус. Абнормално собирање на течности во мозочните комори. Кога нормалната циркулација на цереброспиналната течност е нарушена, течноста може да се акумулира во коморите. Оваа течност прави притисок на мозокот со проширување на коморите. Кај децата ова се забележува со зголемување на главата на детето како и поткревање на фонтанелата над нормалното ниво. Во најчест случај хирдоцефалусот е како последица на интравентрикуларна хеморагија.
Ц
Цереброспинална течност. Течност (производ на мозочните комори) која циркулира околу рбетниот мозок и мозокот.