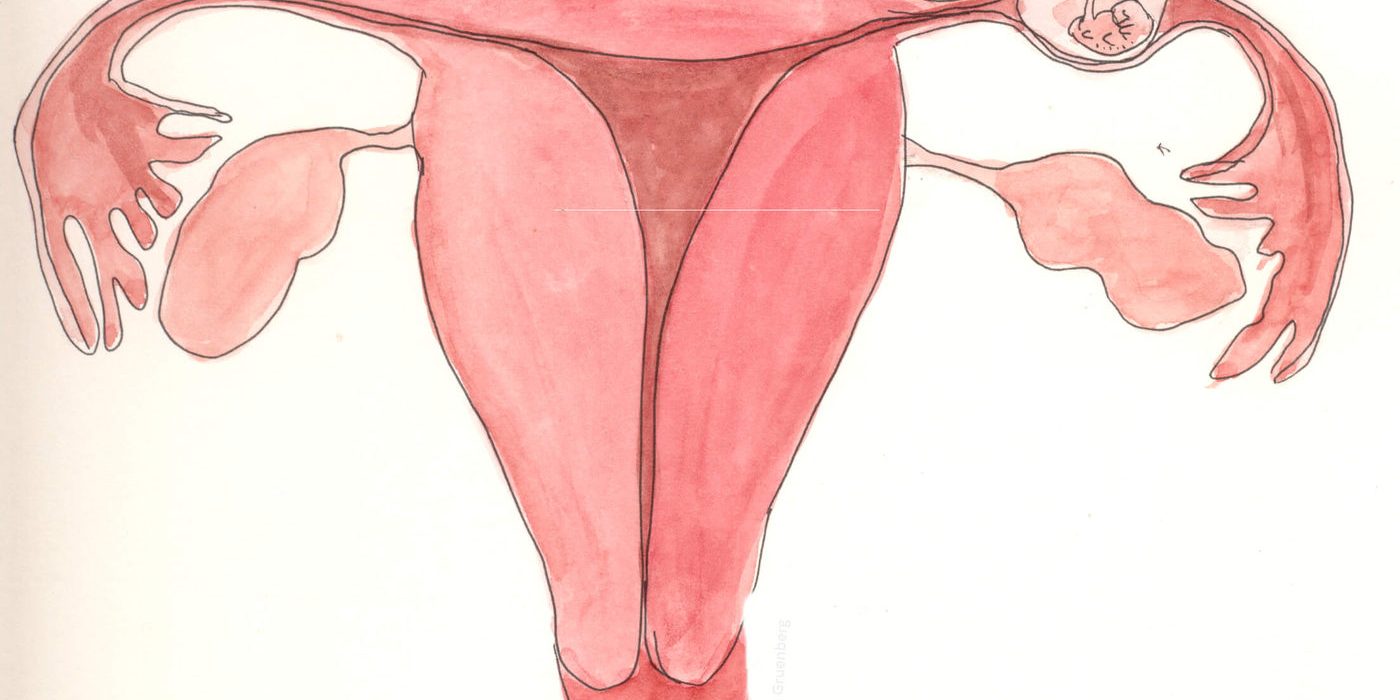
Ектопична бременост секогаш е суспектна кај жени во фертилен период, кога постојат болки во долниот дел од абдоменот и/или абнормално крвавење. Од сите бремености, околу 2% се ектопични. Во последните години трендот на инциденцата на ектопични бремености јасно се намалува. Највисока инциденца е кај жени од 25 до 34-годишна возраст.
Најголем дел (98%) се јавуваат во јајцеводот, a многу ретко се јавуваат како абдоминална, оваријална или цервикална бременост.
Кај мал број пациенти може да се идентификуваат некои ризични фактори во историјата, вклучувајќи претходна пелвична инфламаторна болест (кламидија како најчест причинител); претходни операции во пелвичниот регион; претходна ектопична бременост, како и употреба на бакарни IUD (интраутерини влошки) кои даваат подобра контрацепција за интраутерина отколку за ектопична бременост.
Клиничката слика може да варира речиси од асимптоматска до многу тешка: абнормално крвавење и/или рекурентни (унилатерални) болки во долниот дел на абдоменот; кај некои пациентки крвавењето може да личи на мензис; кај тешки случаи, симптомите како јака абдоминална болка, прободи во рамото и несвестица, се знаци на тубарна руптура и интраабдоминално крвавење.
Примарно испитување е серумскиот тест за бременост. Најсензитивните тестови се позитивни дури и една недела пред отсуството на мензисот. Уринарниот тест на бременост е помалку осетлив: позитивниот резултат има значење, но негативниот не ја елиминира можноста за ектопична бременост. Во случај на позитивен тест, локацијата на бременоста се одредува со трансвагинална сонографија. Обете, квантитативно hCG и трансвагинална сонографија помагаат во дијагнозата.
Кога концентрацијата на hCG во серумот е 1000-2000 IU/l, а ултразвучно не се детектира интраутерина бременост, ектопичната бременост е 95% сигурна. Трансвагиналната сонографија речиси секогаш потврдува интраутерина бременост (фетална срцева акција) во просек 41 ден од последната менструација.
Ако ултразвукот не потврди интраутерина бременост, а постои течност во Douglas наодот, тоа сугерира дека постои ектопична бременост.
За компликации може да сее зборува кога гравидната маса која расте (најмногу до 10-12 г.н.) може да руптурира доведувајќи до животно загрозувачко крвавење во абдоминалната празнина, како и т.н. перзистентна ектопична бременост која започнува да расте повторно спонтано или по третманот.
Во контекст на третман, во одредени случаи (18-33%) доволно е само следење (hCG ниско, до 2000 ИУ/l, сакус помал од 4cm). Падот на hCG мора да биде потврден со последователни мерења. Медикаменти можат да индуцираат ресорпција на овуларното ткиво.
Радикален третман (екстирпација на јајцеводот) се препорачува доколку тубата е руптурирана, ектопичната бременост се јавува повторно на исто место, пациентката не планира понатамошно забременување ( можно е при истата интервенција да се направи стерилизација), појава на ектопична бременост по претходно направена стерилизација или доколку ИВФ (инвитро фертилизација) е актуелно направено или се планира да се направи.
Конзервативен хируршки третман може да се направи доколку пациентката сака да забремени повторно во иднина и доколку операцијата која се планира, со цел да се заштеди јајцеводот, е од технички аспект возможна. Најчесто се користи салпингостомија.
Тежината на симптомите, големината и природата на ектопичната бременост, нивото на серумскиот hCG како и желбата на пациентот го одредуваат изборот на третманот. Лапароскопскиот хируршки третман изгледа е постефективен за тубарна ектопична бременост иако процентот на успех е помал отколку при отворена хирургија. Кај селектирани пациенти, метотрексатот изгледа е ефективна нехируршка опција за третман.
Прогнозата за понатамошните бремености е добра по конзервативна операција и/или медикаментозен третман, со ризик за рекуренца од 5% до 15%. За повторно забременување може да се обидува после една нормална менструација по третманот.